
Acerca de la Revista
Año: 2025
Volumen: 138
Editorial: AMA
TEMAS:
1) Nota de Tapa: Dra. Christiane Dosne Pasqualini. Destacada Médica e Investigadora Científica (1920 - 2022) - Bores A. Bores I
2) NOTA EDITORIAL: Los rayos X como Patrimonio de la Humanidad. Un homenaje de la UNESCO a los orígenes de la radiología - Dr. Alfredo E. Buzzi
3) REVISIÓN BIBLIOGRÁFICA: Bioética de la irradiación craneal profiláctica. Cuarta parte: Conclusiones generales - Dr. Jorge Norberto Cornejo, Ing. María Beatriz Roble, Prof. Patricia Noemí Roux
4) ACTUALIZACIÓN: Maltrato. Detección y prevención precoz en Medicina del Trabajo y Salud Pública - Prof. Dr. Carlos Mercau, Dr. Gabriel Oscar Fernández
5) CASO CLÍNICO: Úlcera péptica perforada como causa de peritonitis generalizada. Presentación atípica. A propósito de un caso clínico - Dres. Jorge Andrés Hernández y otros
6) ACTUALIZACIÓN MÉDICA: Importancia de las cardiopatías hereditarias: ¿cuándo sospecharlas, cómo diagnosticarlas y cómo tratarlas? - Dra. Analía Paolucci, Dr. Justo Carbajales
Descargar Revista Completa: Revista-AMA-4-2025_Completa.pdf
Ver Revista Completa: Revista-AMA-4-2025_Completa.pdf
Contenido
Descargar Contenido
Dra. Christiane Dosne Pasqualini
Destacada Médica e Investigadora Científica
(1920 - 2022)
Asociación Médica Argentina

Christiane Dosne Pasqualini nació en Saint Denis, Francia el 9 de febrero de 1920. En 1926 su familia se trasladó a Canadá. A los 22 años, en 1942 se graduó de PhD en Medicina Experimental en la Universidad Mc Gill, de Montreal, Canadá. Ese mismo año, cumplió con su objetivo de colaborar en Buenos Aires con el Dr. Bernardo Houssay (Premio Nobel de Medicina y Fisiología en 1947) en el Instituto de Fisiología de la Facultad de Medicina de la Universidad de Buenos Aires. En 1943 en Santiago de Chile trabajó en el Departamento de Medicina Experimental. En 1944, en la Facultad de Medicina de la Universidad de Yale, en los Estados Unidos, estudió los efectos del ácido ascórbico y su accionar en el shock hemorrágico hipovolémico en cobayos. En noviembre de ese año contrajo matrimonio en Canada con el Dr. Rodolfo Pasqualini, endocrinólogo y científico. Regresó a Buenos Aires para trabajar en el Hospital Militar Central, Sección Shock del Laboratorio de Fisiología aplicada al Ejército. En 1947 colaboró en la creación del Instituto Nacional de Endocrinología, en el que trabajó junto con su esposo, quien ejercía allí el cargo de director. En 1957 fue aceptada en el Instituto de Investigaciones Hematológicas de la Academia Nacional de Medicina de Buenos Aires, el cual llega a dirigir desde 1981 hasta 1983. En 1962 ingresó como Investigadora en el Consejo Nacional de Investigaciones Científicas y Técnicas (Conicet), Sección Leucemia Experimental, de la que fue directora entre 1970 y 1983.

En 1973, siendo ya Investigadora Principal del Conicet, fue nombrada presidente de la Sociedad Argentina de Inmunología. En 1978 obtiene el cargo de Académica Correspondiente de la Academia Nacional de Ciencias. Además, desde ese mismo año y hasta 1980, actúo como vicepresidenta de la Asociación Argentina de Microbiología, Secretaría de Comisión Asesora de Ciencias Médicas del Conicet. Fue la primera mujer en ser incorporada como Miembro Titular de la Academia Nacional de Medicina, sitial número 3, en el año 1991. En 1995 recibió el Premio Internacional UNICEF/NOEL, otorgado a la trayectoria, en Los Ángeles, Estados Unidos. En 2002 recibió el nombramiento de Investigadora Emérita del Conicet. En la investigación, su interés se centró en el origen de las células cancerosas y el rol del sistema inmune durante el crecimiento de un tumor. Autora de numerosos trabajos científicos con aportes originales de trascendencia en el ámbito nacional e internacional, formó numerosos investigadores, y recibió reconocimientos y premios por su incansable e ininterrumpida labor. Publicó los libros Quise lo que hice. Autobiografía de una investigadora científica (2007), Una beca con Houssay. De Canadá a la Academia nacional de Medicina (2013) y En busca de la causa del cáncer (2015). Tenia 102 años cuando falleció el 23 de diciembre del 2022 en Buenos Aires.

Prof Dra Inés Bores
Prof Dra Amalia M. Bores
Expresidentes de la Sociedad Argentina de Historia de la Medicina, (AMA).
Correo electrónico: [email protected]
Descargar Contenido
NOTA EDITORIAL
Los rayos X como Patrimonio de la Humanidad Un homenaje de la UNESCO a los orígenes de la radiología
Dr. Alfredo E. Buzzi
Profesor Titular de Diagnóstico por Imágenes. Facultad de Medicina - UBA. Ciudad Autónoma de Buenos Aires, Argentina.
Hace 130 años, Roentgen abrió una nueva era en la medicina. Hoy, la UNESCO celebra aquel momento que cambió para siempre nuestra forma de ver el cuerpo humano y el universo. El 8 de noviembre de 1895, en un laboratorio de la Universidad de Würzburg, el físico alemán Wilhelm Conrad Roentgen realizó un descubrimiento que transformaría para siempre la medicina y la ciencia. Mientras experimentaba con la acción de la energía eléctrica en tubos de vidrio parcialmente evacuados, Roentgen observó un resplandor inesperado en un rincón distante de la habitación. Así nacía la historia de los rayos X. En los días posteriores, Roentgen trabajó meticulosamente en secreto, decidido a confirmar la validez de sus observaciones antes de comunicarlas a la comunidad científica. Pronto constató que los objetos sólidos interpuestos entre el tubo emisor y una pantalla fluorescente bloqueaban o atenuaban el haz según su densidad y composición. Un paso crucial ocurrió cuando introdujo su propia mano en el haz: en la pantalla solo se proyectaban los contornos de los huesos, como si la carne hubiese desaparecido. Esa visión extraordinaria inauguró una nueva manera de ver el cuerpo humano, sin necesidad de cirugía ni exploraciones invasivas. Poco después, Roentgen capturó una imagen “fotográfica” de la mano de su esposa, Bertha, utilizando esta nueva forma de energía en lugar de luz convencional. La radiografía mostró claramente los huesos de la mano y su anillo de bodas, constituyéndose en la primera imagen médica de un ser humano y en uno de los íconos fundacionales de la medicina moderna. El descubrimiento de Roentgen generó un entusiasmo inmediato en la comunidad científica y el público en general. La posibilidad de visualizar el interior del cuerpo humano de manera no invasiva abrió un campo de posibilidades diagnóstico-terapéuticas que revolucionaría la práctica médica.
El impacto transformador de los rayos X
Es difícil sobrestimar el impacto del descubrimiento de los rayos X. La introducción de esta tecnología no solo cambió la manera de diagnosticar enfermedades, sino que alteró radicalmente las concepciones médicas, científicas y filosóficas de la época. Antes de la llegada de los rayos X, el diagnóstico médico dependía esencialmente de la anamnesis, la inspección física, la palpación, la percusión y la auscultación. La incorporación de una máquina eléctrica capaz de generar imágenes internas supuso una ruptura histórica en la relación tradicional entre el médico y el paciente. A partir de ese momento, la observación directa fue complementada -y en muchos casos superada- por la evidencia objetiva aportada por las imágenes. El aparato de rayos X se convirtió así en la primera tecnología ampliamente utilizada en medicina capaz de interceder directamente en el diagnóstico, inaugurando una nueva era de dependencia tecnológica que se extendería a lo largo del siglo XX y más allá. En los primeros meses de 1896, surgieron observaciones sobre los efectos terapéuticos de los rayos X. La posibilidad de tratar ciertos tumores, para los cuales hasta entonces solo existían intervenciones quirúrgicas limitadas, alimentó un entusiasmo que alcanzó niveles de auténtica euforia en la comunidad médica y en el público general. Esta experiencia temprana con la radioterapia anticipó una constante en la historia de la medicina moderna: el equilibrio necesario entre el entusiasmo por las nuevas tecnologías y la evaluación crítica de sus alcances y limitaciones. El impacto de los rayos X no se limitó al ámbito médico. En una época en la que la medicina pública ponía su énfasis en el saneamiento y la prevención, la llegada de una tecnología capaz de obrar “milagros” inmediatos desplazó la atención hacia la innovación tecnológica como motor de progreso. Se inauguró así una tradición que continúa hasta nuestros días, en la que la fascinación por los avances técnicos convive con desafíos éticos, educativos y organizacionales.
La radiología: de un servicio auxiliar a una especialidad médica
La introducción de los rayos X implicó también el nacimiento de una nueva especialidad médica. Inicialmente considerados un servicio auxiliar dentro de los hospitales, los departamentos de radiología tardaron años en consolidarse como áreas autónomas, dotadas de profesionales específicos -médicos radiólogos, técnicos en imágenes médicas- y de métodos propios de investigación, diagnóstico y tratamiento. Esta transición no fue sencilla. La aparición de una nueva especialidad significó la reconfiguración del espacio hospitalario tradicional, provocando tensiones y resistencias. Algunos hospitales de prestigio demoraron la creación de departamentos de radiología hasta bien entrado el siglo XX, lo que da cuenta de la magnitud del cambio cultural y organizativo que suponía la radiología. Más allá de estas dificultades, el descubrimiento de los rayos X abrió el camino para una expansión formidable de las técnicas de diagnóstico por imágenes: ecografía, tomografía computada, resonancia magnética, medicina nuclear, y más recientemente, métodos híbridos como la PET-CT y la PET-RM. Asimismo, impulsó el desarrollo de nuevas áreas terapéuticas como la radioterapia y la radiología intervencionista, consolidando el rol central de las imágenes en la medicina contemporánea.
Un legado que trasciende la medicina
El impacto de los rayos X se extendió mucho más allá de la medicina. Su utilización en física, biología, ingeniería y astronomía permitió avances fundamentales: desde la elucidación de la estructura del ADN mediante cristalografía de rayos X, hasta la exploración de la estructura interna de las estrellas y las galaxias. Así como los rayos X ofrecieron una ventana inédita al interior del cuerpo humano, también permitieron una nueva forma de observar y comprender el universo. Esta expansión de horizontes científicos constituye uno de los legados más profundos del descubrimiento de Roentgen.
El reconocimiento de la UNESCO
Wilhelm Conrad Roentgen no fue el primer científico en experimentar con los fenómenos de la radiación, pero sí el primero en observar, interpretar correctamente y comunicar de manera sistemática las propiedades de los rayos X. En tres breves comunicaciones científicas describió casi todas sus características fundamentales. Su descubrimiento fue tan trascendente que, en 1901, recibió el primer Premio Nobel de Física. La magnitud de su aporte ha sido reconocida de múltiples maneras a lo largo de los años. Recientemente, en una decisión de enorme valor histórico y simbólico, la UNESCO ha incorporado el descubrimiento de los rayos X y las primeras radiografías (incluyendo la célebre imagen de la mano de Bertha Roentgen) al programa “Memoria del Mundo”, que preserva documentos considerados patrimonio fundamental de la humanidad. Este reconocimiento no solo consagra el valor histórico del descubrimiento, sino que también revaloriza la importancia de la radiología como pilar de la medicina moderna.
Un legado vivo para la comunidad médica
Para quienes ejercemos el diagnóstico por imágenes, este homenaje de la UNESCO trasciende el reconocimiento histórico. Es una reafirmación de nuestra identidad profesional y del impacto profundo y transformador que nuestra especialidad ha tenido -y continúa teniendo- en la medicina contemporánea. La imagen de la mano de Bertha Roentgen, con sus huesos delineados y su anillo centelleando en la sombra, no es solo un hito técnico. Es el símbolo de una nueva forma de conocimiento, basada en la capacidad de ver lo invisible, de diagnosticar con evidencia, de conocer sin invadir. La decisión de la UNESCO también tiene un inmenso valor educativo y cultural. Nos recuerda que cada paciente que estudiamos, cada imagen que interpretamos, forma parte de una historia que comenzó en 1895, en aquel modesto laboratorio de Würzburg. Nos conecta con un legado de curiosidad científica, rigor intelectual, innovación permanente y vocación de servicio. Hoy, más que nunca, debemos volver a contar esta historia. No solo para honrar nuestras raíces, sino para inspirar a las nuevas generaciones de médicos y radiólogos. Porque ser parte de esta tradición significa no solo ejercer una técnica, sino también llevar adelante una visión de la medicina basada en la evidencia, en el humanismo y en la innovación. Los rayos X no solo transformaron la medicina. Cambiaron para siempre la manera en que la humanidad se mira a sí misma y al universo.
Descargar Contenido
REVISIÓN BIBLIOGRÁFICA
Bioética de la irradiación craneal profiláctica. Cuarta parte: Conclusiones generales
Dr. Jorge Norberto Cornejo, Ing. María Beatriz Roble, Prof. Patricia Noemí Roux
Gabinete de Desarrollo de Metodologías de Enseñanza (GDME), Facultad de Ingeniería (UBA). Ciudad Autónoma de Buenos Aires, Argentina.
A continuación, realizaremos una síntesis de lo que hemos podido concluir a partir de los análisis realizados sobre la bibliografía y las entrevistas a los profesionales.
a. Dispersión en las respuestas
Hemos encontrado una gran dispersión, en la bibliografía y en las respuestas de los profesionales, tanto en lo concerniente a la utilidad de la irradiación craneal profiláctica (ICP) como procedimiento terapéutico como a las problemáticas bioéticas resultantes de su aplicación. Dado que en el presente trabajo nos interesan fundamentalmente estas últimas, podemos ver:
- El problema de la información que debe darse al paciente: como dijimos en la Introducción, esta es una dificultad histórica de la radioterapia. Pero aquí nos encontramos con que, en algunos casos, se nos dice que si el paciente recibe toda la información correcta la mayoría de las veces rechazará el procedimiento, y en otros se afirma que a partir de la información los pacientes aceptarán la profilaxis. ¿Existe un sesgo, muy posiblemente inconsciente, en la forma en que se comunica la información? Esto plantea cuestionamientos acerca de cuándo realmente se cumple con el Principio de Autonomía, e incluso hasta qué punto simplemente es posible cumplirlo. Según Pellegrino (1998) el Principio de Autonomía ha llegado a cobrar más importancia en la práctica médica que el Principio de Beneficencia; de nuestra investigación, por el contrario, surgen dudas sobre su aplicabilidad plena en algunas situaciones.
- La importancia otorgada al deterioro cognitivo. No hay una postura común respecto a la severidad del mismo, ni tampoco a la relevancia que debe otorgársele. Algunos trabajos ni siquiera lo mencionan; en general, los profesionales entrevistados parecen tomarlo más en cuenta, si comparamos sus respuestas con las menciones que se encuentran en las publicaciones.
b. El detrimento aceptable
Un concepto básico de la protección radiológica afirma que “no se puede reducir a cero el detrimento radiológico si en la sociedad se utilizan fuentes de radiación”, interpretando por “detrimento” la noción de “deterioro, daño o perjuicio”. Es decir, si se emplean médicamente las radiaciones ionizantes, es inevitable que estas generen algún daño o perjuicio, individual y/o colectivo, como efecto colateral de su aplicación. Por supuesto, la idea es que el beneficio que se obtiene del empleo de las radiaciones supere al detrimento, y que este último se mantenga dentro de ciertos límites tolerables. Surge entonces la noción de detrimento aceptable. Nos parece muy a propósito de nuestra investigación copiar textualmente la consideración que figura en el Manual de Introducción a la Radioterapia que se utiliza actualmente en la Facultad de Medicina de la Universidad de Buenos Aires: “La imposibilidad de pretender un detrimento nulo debe ser sustituida por la introducción del concepto de detrimento aceptable. Y este concepto no puede sustentarse exclusivamente en información científica. Deben tenerse en cuenta también consideraciones sociales y económicas. Esto significa analizar cuál es la posición relativa de los riesgos asociados con las radiaciones ionizantes en relación con otros riesgos a los que la sociedad está expuesta y cuál es la magnitud de los recursos que se está dispuesto a invertir para disminuir los detrimentos de las radiaciones, teniendo en cuenta otras necesidades de la sociedad”. Nótese que el detrimento se mide fundamentalmente en términos de consideraciones sociales o económicas. Consideramos que, en último análisis, lo que probablemente termine imperando son estas últimas, tal como se aprecia en la entrevista número cinco. Pero, ¿cuál es el detrimento aceptable en cada caso individual? Por supuesto, si estudiamos el daño social colateral producido por una terapia debemos proceder en forma estadística, y allí la vivencia del individuo se pierde. Pero, ¿qué valor tendrán las estadísticas para alguien cuya calidad de vida (y la de su familia) se vean gravemente perjudicadas (ver la entrevista número cuatro)? De hecho, en protección radiológica se define el Detrimento Colectivo (DC), que se evalúa a través del número de efectos indeseables que cabe esperar que se produzcan sobre la salud de las personas que componen un grupo poblacional sobre el cual se trabaja con radiaciones ionizantes. Luego se define la noción de “Optimización”, entendiendo, desde un punto de vista económico y del número de recursos, cuánto es razonable destinar a la protección radiológica. De donde el criterio final termina siendo esencialmente económico, con lo que regresamos a la cuestión de las políticas en materia de salud. Por otra parte, no existen definiciones para detrimentos individuales, aún más si se trata de daño cognitivo. Nuevamente, aquí aparece la problemática caso individual vs. estadísticas, que ya habíamos mencionado.
c. Relación tecnología-bioética
De las respuestas surge la postura de vencer a la enfermedad en función de los avances tecnocientíficos, en general desconociendo o no tomando en cuenta el hecho de que toda tecnología, cuando es aplicada sobre un ser humano, interactúa con y afecta a la persona en su totalidad, necesariamente compleja. Si nos remitimos al otro polo de la complejidad, el de las nuevas tecnologías utilizadas en medicina, estas han generado una serie de problemas bioéticos, pero, por otra parte, hemos advertido que en ciertas oportunidades el desarrollo tecnológico puede reducir el detrimento en la calidad de vida de los pacientes. Por ejemplo, mayor número de equipos de resonancia magnética y mejores testeos moleculares permiten reducir la aplicación de la ICP sin reducir la esperanza de vida de los pacientes. Podríamos decir que se trata de “desarrollar tecnología con fines bioéticos”, o eventualmente con “orientación bioética”, si bien esto, naturalmente, puede chocar con intereses económicos.
d. Esperanza de vida y calidad de vida
En todas las fuentes consultadas hemos hallado una gran preocupación por el incremento en la esperanza de vida de los pacientes, lo cual, por supuesto, es algo altamente positivo. Pero no encontramos una preocupación semejante, salvo algunas excepciones, en lo que habitualmente se denomina “calidad de vida”, pero que preferiríamos nombrar “dignidad de vida”. Eso es algo muy difícil de medir, que involucra no solo al paciente sino también a su entorno familiar. Comprendemos que la preocupación del médico se dirija inicialmente a extender el tiempo de vida del paciente, y que esa vida sea vivida con dignidad es algo que en muchos casos excede las posibilidades del médico y de la institución hospitalaria. Debido precisamente a tal dificultad, nos parece que limitar las investigaciones a estudios estadísticos, en muchos casos meta-análisis, pierde la percepción humana que se adquiere en los estudios de caso. Una investigación sobre el curso de la vida de un número pequeño de pacientes que recibieron ICP, siguiendo la forma en que sus vidas se desarrollaron después del tratamiento, quizás nos diese información más valiosa que la que se obtiene a partir de la frialdad de las estadísticas. En tal sentido, creemos que el estudio de casos puede ser la forma más fructífera de verificar en qué medida se llevan a la práctica los principios de ASTRO (Donaldson, 2017) que, en nuestra opinión, deberían guiar las aplicaciones de radioterapia. El valor de los análisis de casos para tratar cuestiones bioéticas ha sido destacado recientemente por Hall (2022).
e. El valor de la psicooncología
La psicooncología es la especialidad clínica que aborda los múltiples aspectos del cuidado de personas con cáncer en las distintas etapas de la enfermedad. Esta disciplina abarca la complejidad psicológica, emocional, social y espiritual del paciente, así como su entorno afectivo y el equipo médico tratante (Scharf, 2005). Su principal objetivo es promover la adaptación a la enfermedad evaluando los recursos disponibles para facilitar el proceso. En el caso de la ICP la participación de los profesionales de esta disciplina sería fundamental desde un punto de vista bioético, dado que permitiría evaluar las consecuencias del deterioro cognitivo en función del paciente y de su entorno, otorgando una visión más amplia que la que puede otorgar un simple test de memoria, y generando protocolos más claros para estudiar el deterioro neurocognitivo. Concluimos entonces que el abordaje interdisciplinario (o más correctamente, multidisciplinario) del problema sería importante desde la consideración bioética del mismo (Scharf, 2005). Sin embargo, la psicooncología no se tiene en cuenta ni en los artículos ni en las entrevistas. Esto se relaciona con el trabajo de Louie et al. (2013), quienes encontraron que la información que el médico le otorga al paciente sobre el daño neurocognitivo en los tumores cerebrales es escasa y de difícil comprensión. Planteamos entonces la pregunta: ¿es necesaria una formación más integral y abarcativa de los profesionales, dirigida a una visión integral del ser humano? O bien, tal visión abarcativa, ¿no corresponde a las instituciones, que deben brindar espacio al tratamiento de todos los factores involucrados en una enfermedad? Tanto en el ámbito de los profesionales como de las instituciones, ¿cuál es la concepción de “ser humano” que subyace?
f. Para futuras investigaciones
Se está investigando la acción de la radiación sobre la microglía, las células inmunitarias del sistema nervioso, que muestra un ejemplo más de la necesidad de una visión integral del ser humano. Tal acción involucra simultáneamente a los sistemas nervioso, circulatorio e inmunológico, y puede ser fundamental para comprender el daño cognitivo producido por la ICP (Wang et al., 2024). La ICP se practica también para otros casos de cáncer, por ejemplo, en diversos tipos de leucemia pediátrica. Según el trabajo de Reñe (2022) con una dosis total de 24 Gy se produce una pérdida de entre 8 a 10 puntos del coeficiente intelectual (IQ), con 18 Gy la alteración es menor y con 12 Gy o menos no habría alteración. Dada la larga sobrevida que es de esperar para un paciente pediátrico que responde favorablemente al tratamiento, queda para futuros trabajos estudiar las implicaciones bioéticas del mismo. Un trabajo de investigación presentado en el congreso de la Sociedad Americana de Oncología Clínica (ASCO) en Chicago, mostró resultados inéditos referidos a una droga para pacientes con cáncer de pulmón de células no pequeñas metastásico (SEOM, 2022). El medicamento es LORLATINIB, que en 2020 fue lanzado en Argentina como una alternativa a la quimioterapia. Este medicamento bloquea una oncoproteína denominada ALK. Un indicador importante es que este fármaco penetra la barrera hematoencefálica mejor que las drogas de la generación anterior y actúa inhibiendo las mutaciones tumorales que generan resistencia. Es de esperar que en un futuro se desarrollen fármacos equivalentes para la ICP. Esto también tiene una consecuencia desde la bioética: el apoyo a las investigaciones médicas realizadas sobre patologías aun cuando estas no sean las que cuentan con mayor impacto mediático es una forma más de cumplir con el Principio de Justicia.
Reflexiones finales
Para el gran físico Werner Heisenberg (1972): “Las ciencias positivas son el fundamento del esfuerzo orientado hacia la técnica; la religión es el fundamento de la ética.” Nosotros estamos totalmente en desacuerdo con esta afirmación. Las ciencias positivas deberían ser el fundamento del esfuerzo orientado hacia el bienestar y la dignidad del ser humano, y cuando se orientan hacia la técnica, en nuestro caso hacia la técnica médica, deben tener tal bienestar y tal dignidad como su prioridad. La ética no necesita estar subordinada a la religión, porque la dignidad, o el derecho a ella, forma parte de nuestra condición de seres humanos, y es anterior a cualquier creencia de tipo religioso. Surge entonces la noción de dignidad humana, es decir, la idea según la cual cada ser humano posee un valor intrínseco, inalienable e incondicional. En palabras de Andorno (2014): “si respetamos la autonomía de los pacientes, es porque son “sujetos” y no “objetos”, es decir, precisamente porque poseen dignidad. Si protegemos de un modo especial a los seres humanos más vulnerables es porque, más allá de sus deficiencias físicas o psíquicas, poseen, en cuanto seres humanos, un valor intrínseco, es decir, una dignidad. Si cuidamos la integridad física de las personas es porque sus cuerpos no son meramente cosas, sobre las que tienen un derecho de propiedad, sino que son las personas mismas, y las personas poseen dignidad. En fin, sin la idea de dignidad, ni el respeto de la autonomía, ni la protección de los más débiles, ni la salvaguarda de la integridad personal encuentran justificación. Por este motivo podemos afirmar que la dignidad humana juega un verdadero rol unificador de toda la ética biomédica…” De acuerdo con el mismo autor, la dignidad representa un valor absoluto, mientras que los demás valores humanos, incluso los más importantes, son en alguna medida relativos y admiten excepciones. Por ello, la Declaración Universal sobre Bioética y Derechos Humanos (Unesco, 2005), que formula un conjunto de normas para guiar la práctica biomédica, asigna el primer lugar al principio de respeto a la “dignidad humana, los derechos humanos y las libertades fundamentales”. El requisito kantiano de no instrumentalización (o no mercantilización) de las personas ayuda a mantener viva en la mente de los profesionales de la salud la convicción de que cada paciente, no importa cuál sea su diagnóstico, no es un “caso”, una “enfermedad” o un “número de habitación”, sino una persona que merece ser tratada con la mayor atención, respeto y cuidado (Andorno, 2009). Por lo tanto, atacar la enfermedad y curar al paciente no son necesariamente lo mismo. En nuestra investigación hemos hallado que el respeto por la dignidad humana requiere como paso preliminar y fundamental la concepción del ser humano como una unidad integral, como un ser integrado en la unidad soma-psique, en la que el todo es superior a la suma de las partes.1 En cada persona hay un sufrimiento personal que tiene que ver con su biografía -hay un sello personal de cada uno en el sufrimiento, más allá del cáncer-, por eso mencionamos la importancia del abordaje multidisciplinario y el rol de los psicooncólogos. Para Pastor García (2021) el respeto a la integridad del ser humano es un principio ético que debe ser siempre tenido en cuenta, y que debe partir de una concepción no-dualista del ser humano, en la que cada técnica es evaluada no solo desde una perspectiva terapéutica, sino también desde su efecto sobre la unidad psicosomática humana. El mismo autor, al desarrollar lo que denomina “principio de la integridad”, reconoce que este implica la consideración de la forma en que cada persona se autoexperimenta y se autocomprende, y ello nos remite a la distancia que encontramos entre la autoevaluación que cada paciente efectúa de su deterioro cognitivo con lo que manifiestan los test psicológicos estándares. La enorme complejidad del cáncer, inmersa en la a su vez enorme complejidad del ser humano, requiere un abordaje igualmente complejo. Por ello es interesante la propuesta de Carlos Sonnenschein y Ana M. Soto (2019), quienes plantean un paradigma diferente del tradicional para el estudio del cáncer, en el que critican el carácter reduccionista de las posiciones médicas tradicionales. Dicho paradigma se basa en dos postulados básicos: - la proliferación y la motilidad conforman el estado innato de todas las células vivas; - el fenómeno o conjunto de fenómenos que se denomina colectivamente cáncer debe ser examinado desde una perspectiva jerárquica. Desde una mirada bioética, nos interesa el segundo de dichos postulados. De acuerdo con el mismo hay cuatro grandes niveles de organización inherentes al cáncer: Social; Organísmico; de Órganos y Tejidos; Celular y Subcelular. El nivel Social, incluye la relación del paciente con su familia, su médico y sus otros contactos sociales. Este nivel también incluye la epidemiología del cáncer y el conjunto de las personas ocupadas en su investigación. El nivel Social también está relacionado con lo que se ha denominado políticas del cáncer, tales como la apropiación de fondos por ciertos grupos para promover la investigación del cáncer, el impacto financiero sobre la educación, etc. En el nivel Organísmico, el cáncer se presenta como la compleja enfermedad a nivel del individuo humano o animal, entendido como un todo. Es en estos dos niveles donde se enmarcan las problemáticas bioéticas,2 pero una concepción integral del ser humano implica la consideración simultánea de los cuatro niveles, los que se encuentran en una compleja interacción dinámica. En los artículos analizados y en las entrevistas realizadas, el cáncer, mayormente, es considerado solo en los dos últimos niveles, de donde la integralidad de la persona se pierde y la visión de las cuestiones bioéticas se torna muy limitada. En este trabajo nos hemos interesado por una problemática muy particular: la bioética de la irradiación craneal profiláctica. En su particularidad, ella corresponde a la cuestión de la profilaxis de las metástasis cerebrales generadas por el cáncer de pulmón microcítico. Sin embargo, a pesar de su particularidad, nos ha conducido a tres conclusiones fundamentales desde el punto de vista bioético: la centralidad de la dignidad humana, la necesidad de una visión integral del ser humano, considerado como un todo en la unidad somapsique, y la necesidad de que las políticas públicas de salud estén precisamente guiadas por esos dos conceptos: la dignidad y el hecho de ser “personas”, ambos eslabonados a los derechos humanos fundamentales, desde largo tiempo conocidos, pero no siempre recordados.
Referencias
1.“El hombre es biología, cultura, libertad, apertura, historia, y muchas cosas más en unidad, de donde la totalidad de su ser es más que la suma de sus partes” (Pastor García, 2021, p. 192).
2. Tercer NIVEL: de órganos y tejidos, donde el patólogo define la existencia de la enfermedad describiendo las características peculiares del tejido afectado a la luz del microscopio óptico. Cuarto NIVEL: celular y subcelular, donde las células neoplásicas son operacionalmente definidas como aquellas que provienen de una neoplasia presente en un determinado individuo.
Bibliografía
Andorno, R. (2014). Principios bioéticos, dignidad y autonomía. Disponible en: https://bioetica.colmed5.org.ar/wp-content/uploads/2019/11/PrincipiosBio%C3%A9ticos-dignidad-y-autonom%C3%ADa-Roberto-Andorno.pdf - Acceso: junio de 2024.
Andorno, R. (2009), Human dignity and human rights as a common ground for a global bioethics. The Journal of medicine and philosophy, 34(3), 223-240.
Donaldson, S. S. (2017), Ethics in radiation oncology and the American Society for Radiation Oncology’s Role, International Journal Radiation Oncology Biology Physics, 99, 247–249.
Facultad de Medicina, Universidad de Buenos Aires (s/f), Manual de Introducción a la Radioterapia, material para uso de los estudiantes.
Hall, R. (2022), Pedagogía casuística de la bioética, Comisión Nacional de Bioética de México.
Heisenberg, W. (1972), Diálogos sobre la física atómica, Biblioteca de autores cristianos, Barcelona, España.
Louie A.V., y numerosos autores más (2013). Assessing fitness to drive in brain tumour patients: a grey matter of law, ethics, and medicine. Current Oncology, 20(2), 90-6.
Pastor García, L. M. (2021), La aplicación de la tecnociencia al hombre: discernimiento ético en relación con la propuesta transhumanistaposthumanista, Cuadernos de Bioética, 32 (105), 183-193.
Pellegrino, E. y Thomasma D. (1998), For the patient’s Good. The restoration of Beneficence in Health Care. Oxford University Presss, New York.
Reñe, N. (2022). Radioprotección del paciente pediátrico. Dosis total y dosis limitante en tejidos sanos. Disponible online en: https://inis.iaea.org/collection/NCLCollectionStore/_Public/53/039/53039745.pdf - Acceso: enero de 2024.
Scharf, B. (2005), Psicooncología: abordaje emocional en oncología, Persona y Bioética, 9 (2), 64-67.
Sociedad Española de Oncología Médica (SEOM, 2022). Evaluación del Lorlatinib para CPNM, disponible online en: https://seom.org/seomcms/images/stories/Informes_SEOM/IEV_SEOM_LORLATINIB.pdf - Acceso: agosto de 2024.
Sonnenschein, C. y Soto, A. M. (2019), La sociedad de las células, EUDEBA, Buenos Aires.
Unesco (2005). Declaración Universal sobre Bioética y Derechos Humanos. Disponible online en: https://unesdoc.unesco.org/ark:/48223/pf0000146180_ spa - Acceso: agosto de 2024.
Wang, Y.; Tian, J.; Liu, D.; Li, T.; Mao, Y. y Zhu, Ch. (2024), Microglia in radiation-induced brain injury: Cellular and molecular mechanisms and therapeutic potential, Neuroscience and therapeutics, 30, 1-9.
Descargar Contenido
ACTUALIZACIÓN
Maltrato. Detección y prevención precoz en Medicina del Trabajo y Salud Pública
Prof. Dr. Carlos Mercau,1 Dr. Gabriel Oscar Fernández2
1 Secretario General de la Asociación Médica Argentina. Presidente del CRAMA, Especialista en Pediatría Neonatología y Salud Pública. Director de Carrera Especialista en Pediatría. Subdirector de Carrera de Especialista en Salud Pública. Ex Director Hospital Ramos Mejía. Jefe del Departamento Materno infantil Hospital Ramos Mejía. Ex director del instituto de ciencias de la salud UNTREF. 2 Presidente - Sociedad Argentina de Medicina del Trabajo y Salud Ocupacional, Miembro Honorario Nacional de la AMA, Miembro de la Comisión Directiva de la AMA, Vicepresidente -Asociación Cristiana de la Salud Internacional, Presidente de la Asociación Argentina de Seguridad Privada, Especialista en Salud Pública, Especialista en Medicina Aeronáutica y Espacial, Especialista en Medicina del Trabajo, Higiene y Seguridad en el Trabajo. Docente de la Carrera Trienal de Especialización en Medicina Interna y Clínica Médica de SMIBA -AMA- Socio de SMIBA. Jurado de Recertificación Médica del CRAMA. Doctrinario de Microjuris-AMA.
“Al hombre honrado, Dios lo bendice; al que practica el maltrato, la violencia lo domina.” Rey Salomón
Resumen
El médico y el equipo de salud, así como los gerentes de capital humano de las empresas, letrados y jueces, deben saber que el maltrato es cualquier acto por acción u omisión realizado por individuos, por instituciones estatales o privadas, empresas o por la sociedad misma en su conjunto, con consecuencias para la salud derivadas de estos actos en todas las edades. La ausencia de medidas preventivas que priven a los fetos, a los recién nacidos, a los niños, a los adolescentes, jóvenes, trabajadores, hombres y mujeres adultos y personas mayores de su libertad o sus derechos correspondientes que dificulten su óptimo desarrollo físico, psicológico, espiritual o socioeconómico es maltrato.
Palabras claves. Maltrato, violencia, acoso, acoso laboral, estrés social, prevención, medicina del trabajo, salud pública.
Abuse. Early Detection and Prevention in Occupational Medicine and Public Health
Summary
Physicians, health team members, as well as human capital managers of companies, lawyers, and judges, should know that abuse is any act by action or omission carried out by individuals, by state or private institutions, companies, or by society itself in as a whole, with consequences for health derived from these acts and in all ages. Absence of preventive measures that deprive fetuses, newborns, children, adolescents, young people, workers, adult men and women and the elderly of their freedom or their corresponding rights that hinder their optimal physical development, psychological, spiritual or socioeconomic is abuse.
Keywords. Abuse, violence, harassment, workplace harassment, social stress, prevention, occupational medicine, public health.
Desarrollo del tema
Los problemas que trae el maltrato es tema de estudio en Medicina del Trabajo, Salud Pública, Pediatría y Clínica Médica. El maltrato en todas sus formas tiene un alto costo financiero, pero sobre todo tiene graves secuelas físicas, psíquicas y espirituales en el maltratado y en su familia. En medio de las diferentes enfermedades por la que consultan los pacientes, el equipo de salud debe saber hacer un diagnóstico diferencial o pesquisar el maltrato en esa persona o en su entorno. No se trata de hacer un diagnóstico y tratamiento individual sino de saber orientar el diagnóstico y tratamiento del maltrato. No es fácil su abordaje en el consultorio. El maltrato es una afección que daña a todas las personas y a la sociedad. Ha existido a lo largo de toda la historia de la humanidad, en toda edad, en todas las culturas y etnias, clases sociales y también en todas las condiciones económicas. Tanto en las grandes ciudades como en los poblados más pequeños, podemos asegurar que naturalizamos situaciones diversas, sin darnos cuenta que causan daños y perjuicios físicos y psicológicos en nosotros. Esto es lo que comúnmente se llama maltrato. Existen distintos grados de incidencia enlas personas.
Nunca es tarde para que todos, sin excepción, observemos en los ámbitos en los que desenvolvemos nuestras actividades, las distintas circunstancias que nos afectan, que “nos maltratan”. Y, de esa forma, actuemos en consecuencia, apelando a los profesionales médicos o a las autoridades responsables. Tanto el médico y el equipo de salud, como los gerentes de Capital Humano de las empresas, las autoridades de las Fuerzas de Seguridad y Fuerzas Armadas, gerentes de seguridad privada, letrados y jueces, deben saber sobre este tema.
El maltrato es cualquier acto por acción u omisión de individuos, instituciones estatales o privadas, empresas, o por la sociedad misma en su conjunto, con las consecuencias para la salud derivadas de estos actos en todas las edades. La ausencia de medidas preventivas que priven, por ejemplo, a los fetos, a los recién nacidos, a los niños, a los adolescentes, jóvenes, trabajadores, hombres y mujeres adultos y personas mayores, de su libertad o de sus derechos correspondientes que dificulten su óptimo desarrollo físico, psicológico, espiritual o socioeconómico es maltrato. Como también lo son el acoso, el acoso laboral, el estrés social, palabras clave en el tratamiento de este grave problema que afecta a toda la sociedad.
Concepto de maltrato
El maltrato, violencia o también llamado acoso se define como “el uso deliberado de la fuerza física, la palabra o el poder, ya sea en grado de amenaza o efectivo, contra uno mismo, otra persona o un grupo o comunidad”. El médico, el equipo de salud y los gerentes de capital humano de las empresas deben entender que el maltrato es cualquier acto por acción u omisión realizado por individuos, por instituciones estatales o privadas, empresas, o por la sociedad misma en su conjunto con las consecuencias derivadas de estos actos.
El maltrato es un concepto complejo. A menudo es entendido como el uso de la fuerza o la amenaza, que puede dar lugar a lesiones, daños, privación o incluso a la muerte. Puede ser físico, verbal o psicológico. La Organización Mundial de la Salud (OMS) define la maltrato como el “uso intencional de la fuerza física o el poder, amenazante o real, contra uno mismo, otra persona o contra un grupo o comunidad, que ocasione o tenga una alta probabilidad de causar lesiones, muerte, daños psicológicos, alteración o privación”. Esta definición enfatiza la intencionalidad, y amplía el concepto al incluir actos derivados de las relaciones de poder. Una comprensión más amplia del maltrato incluye no solo la violencia “conductual”, sino también la violencia estructural, que es a menudo inconsciente y se debe a las Condiciones y Medio Ambiente de Vida (C.y.M.A.V.) familiar, social, cultural, económica y las Condiciones y Medio Ambiente de Trabajo (C.y.M.A.T.). El maltrato estructural es resultado de las estructuras sociales y económicas injustas, inhumanas, desiguales; se manifiesta por ejemplo en la pobreza y en las privaciones de todo tipo, lo cual impacta en la salud pública. Las formas de violencia se pueden clasificar de muchas maneras. En una mirada antropológica el maltrato se podría clasificar como:
A) Maltrato directo: por ejemplo, el maltrato físico o de comportamiento, tales como la guerra, la intimidación, la violencia doméstica, la exclusión o la tortura.
B) Maltrato estructural: La pobreza y la privación de los recursos básicos y del acceso a los derechos de toda persona desde la concepción; los sistemas opresivos que esclavizan, intimidan a los disidentes, y el abuso por las malas de los impotentes y marginados.
C) Maltrato cultural: La devaluación y la destrucción de las identidades, la no contemplación de las formas de vida humanas particulares, la violencia contra los niños, las mujeres, el etnocentrismo, el racismo y otras formas de exclusión moral como por la discriminación por tener una creencia de fe distinta por falta de libertad religiosa, que racionalizan la agresión y la dominación trayendo más desigualdad y opresión.
El maltrato tiene muchas probabilidades de causar lesiones, muerte, daño psicológico, espiritual, invalidez o trastornos del desarrollo o privaciones. Tiene un gran interés para la salud pública por las enormes consecuencias en lo social y en la salud. El maltrato provoca muertes todos los días, particularmente entre hombres jóvenes y niños. Además, un alto número de hombres, mujeres, niños y niñas sufren lesiones, discapacidad o problemas de salud como resultado del maltrato. Puede exacerbar conductas tóxicas, como el riesgo de fumar, consumir alcohol o el uso de drogas, causando enfermedades mentales o tendencia al suicidio. Es causa de enfermedades crónicas como enfermedades del corazón, diabetes o cáncer, enfermedades infecciosas como el VIH y problemas sociales como el crimen o más maltrato. Conforme a estos últimos puntos podemos tener como consecuencias graves del maltrato en salud pública:
1. Aumento de la mortalidad.
2. Aumento de la morbilidad y la discapacidad.
3. Aumento de adicciones y conductas suicidas.
4. Problemas sociales y crímenes.
El estado de minusvalía que causa el maltrato (en todo tipo de trabajo, profesión u oficio como así también en la familia, aun en la diversidad del concepto de familia núcleo vital de la sociedad), es uno de los problemas en atención primaria y en medicina del trabajo. En muchas ocasiones a los pacientes les cuesta expresar que son maltratados. De allí el gran papel que tiene la anamnesis y el examen físico en la consulta del pediatra, del clínico o del médico del trabajo en una organización. Los docentes también ven en los alumnos de sus aulas algunos rasgos de ese maltrato. El maltrato, en todas sus formas, debe ser abordado interdisciplinariamente.
Cuál es la raíz del problema
Para analizar su etiología es necesario considerar cada etapa de la vida humana.
Maltrato infanto juvenil
Muchas veces en los ámbitos educativos de nivel inicial, primario, secundario o en carreras terciarias de nivel estatal, privado, mixto, los conflictos de maltrato influyen en la salud y aun jurídicamente. Las múltiples formas de los fenómenos patológicos del maltrato pueden darse:
1. Entre alumnos.
2. Entre padres, progenitores o tutores del alumnado.
3. Entre maestros o profesores y directivos.
4. Entre docentes y el alumnado.
5. Entre padres y profesores.
Clasificación de maltrato en los primeros años de vida
a) Maltrato Físico. Se entiende por maltrato físico a la acción no accidental de alguna persona y/o acción de negligencia intencionada que provoca daño físico o enfermedad en el feto, recién nacido o en el niño, colocándolos en una situación que puede llegar a sufrir este daño físico o enfermedad. Esto también ocurre en las personas mayores.
b) Abandono físico. El abandono físico es la acción por la cual no son asistidas las necesidades básicas del feto, del recién nacido, o del niño (alimentación adecuada, higiene, educación, atención médica, vestimenta, vivienda digna). También esto pasa en las personas mayores.
c) Abuso sexual.
El abuso sexual es cualquier clase de placer sexual con el niño por parte de un adulto:
1. Con contacto físico (en forma de penetración o manoseo de distintas partes del cuerpo ya sea del adulto o del menor).
2. Sin contacto físico (colocar al menor desnudo, masturbarse delante del mismo, exponerse desnudo delante del menor, etc.)
d) Maltrato psicológico (emocional). Se entiende por maltrato psicológico a las conductas y acciones producidas por los progenitores o personas encargadas del cuidado del feto, del recién nacido o del niño, como por ejemplo amenazas, gritos en forma permanente, insultos, humillaciones, desprecios, menosprecio, críticas continuas, amedrentamiento, aislamiento del niño o del recién nacido; en el caso del feto no considerar la existencia del mismo, como por ejemplo no hablarle o programar la vida sin considerar su presencia. Este maltrato trae como consecuencia una alteración de los tiempos fundacionales del aparato psíquico que impiden el desarrollo adecuado del potencial psíquico del niño.
e) Abandono psicológico (emocional). El abandono psicológico (emocional) es la acción producida por progenitores o tutores o personas encargadas de la guarda de esos recién nacidos o niños que estarían dados por la falta de afecto y estimulación, ausencia de protección ante los requerimientos de los mismos, produciendo el mismo efecto que el maltrato emocional.
f) Síndrome de Münchaussen por poderes.
Este síndrome es aquel maltrato provocado por los progenitores o tutores o encargados de la guarda de estos recién nacidos o niños o adolescentes que someten al menor a:
1. Continúas revisaciones médicas.
2. Procedimientos de diagnóstico invasivos o no.
3. Exámenes de laboratorio innecesarios.
4. Toma de medicamentos, (la administración de medicamentos puede ser por indicación médica o por medicación dada por sus padres o encargados por determinación propia sin que exista una prescripción médica previa).
g) Internaciones totalmente innecesarias. Las internaciones innecesarias son situaciones a las que se llega porque estos padres, tutores o encargados de la guarda del menor inventan síntomas o le administran al recién nacido o al niño distintos tipos de drogas que simulan diferentes cuadros clínicos. Estos hechos puntuales, aislados o sumados, obligan al médico actuante a adoptar una conducta clínica que puede determinar o no la internación, con elaboración de diagnósticos diferenciales. Esto implica una anamnesis en la consulta médica y estudios complementarios de baja, mediana o alta complejidad, que servirán para descartar esos diagnósticos presuntivos y, de esta manera, poder llegar a dar un diagnóstico definitivo y un tratamiento oportuno y eficaz. Es muy común que estos padres o encargados de menores deambulen por diferentes médicos o por distintas instituciones con la excusa de la búsqueda de un diagnóstico o un tratamiento adecuado para los síntomas del bebé, evitando de esta manera que pueda ser descubierto su maltrato al menor, ocultándose como una preocupación por su bienestar expresado en tratar de hallar un diagnóstico correcto para los síntomas del niño.
h) Maltrato institucional. Es el producido por las instituciones por medio de sus integrantes, que no respetan los derechos del feto, el recién nacido, el niño o el adolescente. Los ejemplos más comunes de este tipo de maltrato los encontramos en el Poder Judicial: por fallas de una legislación ya sea en su aplicación, en su interpretación o cuando por defecto permite que no se pueda externar a un recién nacido en adopción, abandonado o con protección judicial. Así ocurre que estos recién nacidos, niños o adolescentes permanecen en servicios que no están preparados para cuidarlos durante mucho tiempo, como un servicio de terapia neonatal, en pediatría con un niño, o un adolescente que debe quedar en el hospital. Debido a esos hechos recién nacidos o lactantes normales, niños, adolescentes tienen el riesgo potencial de contraer una infección intrahospitalaria hasta que se resuelva la causa judicial, cuyos procedimientos pueden llevar semanas o meses. Durante ese tiempo el recién nacido o el niño permanece internado y expuesto a otras infecciones nosocomiales. Otro ejemplo son las madres embarazadas en prisión, en lugares no aptos para el desarrollo de un embarazo; una vez producido el parto el menor permanece con su madre cumpliendo ella una condena por un delito que el recién nacido, es obvio, no cometió. Esto también es maltrato.
i) Maltrato en Internet y redes sociales.
El maltrato por redes es el que se produce a través del uso cotidiano de las tecnologías de la información y la comunicación:
1. El ciberacoso o cyberbulling: es una forma de acoso entre menores de edad, que consiste en comportamientos repetitivos de hostigamiento, intimidación y exclusión social hacia una víctima a través de mensajes, imágenes o vídeos, que pretenden dañar, insultar, humillar o difamar.
2. El happy slapping: (golpe feliz) es un término que nace en el Reino Unido y que se extendió alrededor del mundo durante los últimos años. Este término, aparentemente inocente, define la violencia que consiste en la grabación de una agresión, física, verbal o sexual hacia una persona, que se difunde posteriormente mediante las tecnologías de comunicación. La agresión puede ser publicada en una página web, una red social, una conversación a través del teléfono móvil (Whatsapp, Messenger, etc.). En la mayoría de los casos los agresores son amigos o compañeros. Lo que se percibe como un juego por parte del agresor es una grave forma de violencia física y posteriormente online.
3. El online grooming: (acoso y abuso sexual online) es un delito por el cual una persona adulta contacta con un niño, niña o adolescente a través de Internet, ganándose poco a poco su confianza con el propósito de involucrarle en una actividad sexual. Suele sufrirlo por primera vez alrededor de los 15 años. Puede variar desde hablar de sexo y obtener material del mismo tipo, hasta mantener un encuentro sexual. Aun cuando no se alcance este objetivo, también son considerados online grooming todos los actos materiales encaminados a conseguirlo. El proceso en el que se establece el vínculo de confianza es muy parecido al abuso sexual infantil físico.
4. Sexting: La difusión de imágenes íntimas sin consentimiento es una situación de violencia que ocurre cuando alguien comparte, reenvía o publica en entornos digitales contenido íntimo de otra persona sin su consentimiento.
5. Sextorsión: se refiere a la contracción de las palabras sexo y extorsión. Como su nombre indica, ocurre cuando una persona chantajea a un niño, niña o adolescente con la amenaza de publicar contenido audiovisual o información personal de carácter sexual que le involucra. De este modo, se entra en la dimensión online del chantaje que puede durar horas, meses o años y que puede llevar a cabo una persona tanto conocida como desconocida por la víctima.
6. Homofobia, bifobia, transfobia que es intolerancia en las redes.
7. Ludopatía es la patología del juego que afecta a adolescentes donde ingresan a jugar y ocasiona graves problemas a su persona, a su familia y a sus amigos, siendo una entidad de morbilidad con consecuencias socioeconómicas en crecimiento.
Estos siete puntos demuestran la violencia en el entorno digital, que en muchos casos se traslada al mundo físico, porque niñas y niños que son víctimas online son, o pueden ser, víctimas offline y viceversa.
Maltrato en la tercera edad
Es importante considerar al adulto mayor en la consulta médica. En el año 2016 la OMS declaró Día Mundial de Toma de Conciencia del Abuso y Maltrato en la Tercera Edad. La Organización Mundial de la Salud define el maltrato a los ancianos como: “un acto único o repetido que causa daño o sufrimiento a una persona de edad”. La falta de medidas apropiadas para evitar estos daños es también maltrato. El maltrato en las personas mayores puede adoptar diversas formas que enumeramos. El maltrato a los ancianos se reconoce en todo el mundo como un problema grave, pero son escasas las síntesis cuantitativas de estudios de prevalencia. Nuestro objetivo es cuantificar y comprender la variación de la prevalencia a nivel mundial y regional. Es sabido que el maltrato, en cualquiera de sus formas, puede llegar a producir consecuencias físicas y psicológicas devastadoras a medio y largo plazo. Sin embargo las conductas que constituyen realmente situaciones de maltrato en la tercera edad no son tan conocidas. Se detallan a continuación los tipos de maltrato que sufren con mayor frecuencia las personas en la vejez.
El maltrato físico
El maltrato físico en los ancianos se define como el uso de la fuerza ejercida sobre la persona mayor que puede derivar en golpes, restricciones físicas, bofetadas, zarandeos, castigos físicos, empujones, quemaduras, ingesta forzada, heridas u otras lesiones que provocan dolor y/o incapacidad.
El abuso sexual a ancianos
Como a cualquier persona, el maltrato sexual se caracteriza por el contacto de naturaleza sexual no consentido. Puede manifestarse de forma explícita o de manera encubierta. Algunos ejemplos son insinuaciones, ciertos gestos y/o palabras, tocamientos, manoseos, exhibición de genitales, desnudez forzada, realización de fotografías impúdicas e incluso violación.
Negligencia y abandono
La negligencia y/o el abandono de la persona mayor suponen una amenaza contra la salud de la persona cuidada. Este tipo de comportamientos engloban una variedad de conductas como las deficiencias y/o irregularidades en la administración de comida y de fármacos prescritos por los profesionales de la salud, el descuido en la higiene de la persona mayor, no facilitar asistencia médica en caso de ser necesario, etc. En definitiva, el comportamiento negligente se traduce en un descuido de las necesidades básicas de la persona, ya sea de manera intencional por parte de la persona que cuida, ya sea no premeditado.
Abuso económico
El abuso económico se refiere a toda explotación, aprovechamiento o uso impropio de los bienes y enseres de la persona cuidada. Puede consistir en sustracción, falsificación de objetos y/o documentos, apropiación ilegal de bienes del otro. En algunos casos puede conllevar daños, forcejeo, sustracción, amenazas, etc.
Restricciones como maltrato
Sin bien las restricciones pueden llegar a ser necesarias por prescripción médica, su aplicación inapropiada se considera una forma de maltrato, ya sean contenciones físicas (cinturón abdominal, arnés, peto clip perineal, chalecos de sujeción para sillas de rueda) o contenciones químicas llevadas a cabo mediante la administración de diversos fármacos, sedantes. Las restricciones o contenciones se consideran una forma de maltrato en aquellos casos en los que el empleo de las mismas no es necesario y están limitando la libertad de la persona. Las restricciones deben utilizarse únicamente bajo prescripción médica.
Maltrato psicológico
El maltrato psicológico a ancianos consiste en provocar dolor emocional, malestar, pena o angustia a través de una serie de acciones que pueden ser verbales o no verbales. Se manifiesta con amenazas, castigos, humillaciones, coacciones, insultos, comportamiento menospreciativo, rechazo de opiniones y deseos, ridiculización, infantilización, ignorar a la persona, falta de respeto hacia sus opiniones, etc. Este tipo de acciones dañan gravemente la autoestima de la persona cuidada, pudiendo derivar en sentimientos de culpa e inseguridad, síntomas depresivos, ansiedad, despersonalización (se sienten extraños a sí mismos, a su cuerpo y al ambiente que los rodea), sensación de invasión de la intimidad, deterioro de la integridad y reforzamiento del aislamiento.
Maltrato en el mundo del trabajo
En un entorno laboral, el maltrato puede manifestarse en altos niveles de ausentismo, reducción de la productividad y, en casos graves, hasta el abandono total del empleo, que representa en muchas ocasiones una especie de cierre de la vida en sociedad. El médico del trabajo tiene que estar preparado para saber detectarlo y abordar este tema en la organización. Dentro del ámbito laboral se generan situaciones indeseadas. Pueden prevalecer conflictos que si no se toman a tiempo desencadenan una situación de acoso laboral.
Concepto de maltrato ocupacional
Hay que tener como concepto que maltrato laboral según la OIT es todo acto, conducta, declaración o solicitud que resulte inoportuno para una persona protegida (amparada por el convenio citado) y que pueda considerarse razonablemente en todas las circunstancias, como un comportamiento de acoso con carácter discriminatorio, ofensivo, humillante, intimidatorio o violento o bien una intrusión en la vida privada. Según OMS maltrato es Un comportamiento irracional, repetido con respecto a un empleado o a un grupo de empleados, creando un riesgo para la salud y la seguridad. Por “comportamiento irracional” se entiende el comportamiento de una persona razonable, que teniendo en cuenta las circunstancias, consideraría que discrimina, humilla, debilita o amenaza; “comportamiento” incluye las acciones de un individuo o un grupo. “Riesgo de salud y seguridad” incluyen el riesgo para la salud mental o física del trabajador. El acoso suele constituir un mal uso o abuso de autoridad, cuyas víctimas pueden tener dificultades para defenderse. El maltrato laboral tiene el punto de partida en las investigaciones del psicólogo Heinz Leymann, quien en 1982 investigó el tema a partir de 800 casos. Instaló el término de hostigamiento sistémico realizado en la esfera laboral. Toma esta situación del mobbing de Konrad Lorenz, quien observo como un grupo de animales hostigaban a otros miembros de la misma manada.
Análisis de las cifras sobre maltrato en el trabajo
Según la Organización Internacional del Trabajo (OIT) “cada año mueren más de 2 millones de personas a causa de accidentes o enfermedades relacionadas con el trabajo. De acuerdo con estimaciones moderadas, se producen 270 millones de accidentes en el trabajo y 160 millones de casos de enfermedades profesionales:
1. El 5% de los trabajadores eran víctimas de esta nueva forma de violencia en el mobbing.
2. El 11,2% de varones y el 8,9% de mujeres en Francia denunciaron haber sido objeto de agresión y maltrato, mientras que un 19.8% de las mujeres denunciaron haber sufrido acoso sexual.
3. En el mismo período de 12 meses en Argentina el 6,1% de los varones y 11,8% de las mujeres indicaron haber sufrido agresiones, mientras que el 16,6% de las mujeres dieron cuenta de incidentes de carácter sexual.
4. En Estados Unidos dentro de esa encuesta se reveló que mil personas morían cada año en entornos laborales y que el homicidio se había convertido en la principal causa de muertes en el lugar de trabajo para las mujeres y en la segunda para los varones.
En la Unión Europea en 1998 se realizó una encuesta revelando que de 15.800 entrevistados 4% de los trabajadores habían sido objeto de violencia física, 2% acoso sexual y 8% intimaciones. La seguridad en el trabajo difiere enormemente de país en país. También se diferencia entre sectores económicos y grupos sociales. Los países en desarrollo pagan un precio especialmente alto en muertes y lesiones causadas por el hecho y en ocasión del trabajo. Un gran número de personas están empleadas en actividades peligrosas, riesgosas, mal pagadas y penosas, como ocurre con el personal médico. En otros rubros como agricultura, construcción, agroindustria, actividad periodística, industria del transporte, industria maderera, pesca y minería están expuestos a riesgos de alteración de la salud mental por maltrato laboral. En todo el mundo, los pobres y los menos protegidos -con frecuencia mujeres, niños y migrantes- son los más afectados.
La Sociedad Argentina de Medicina del Trabajo y Salud Ocupacional y la Asociación Cristiana de Salud Internacional (ACSAI), ponen especial atención en desarrollar y aplicar una cultura de seguridad y salud preventiva ante esta enfermedad psicosocial (el maltrato) en los lugares de trabajo.
El acoso por maltrato en el lugar de trabajo es un fenómeno emergente. En los lugares de trabajo el médico del trabajo se enfrenta a una patología de maltrato denominado mobbing.
El maltrato laboral es un hostigamiento en las organizaciones
Ocasiona en el trabajador lesiones físicas, psíquicas y psicológicas. Está conceptuado como un riesgo laboral psicosocial y espiritual que degrada la salud de los trabajadores. El maltrato en las empresas puede ser en la sede central o en sus sucursales. El maltrato organizacional por intento de despido se da frecuentemente en algunas empresas, disminuyendo salarios, teniendo personal médico no registrado, aviso de disminución de horas de guardias en diferentes sectores de la organización.
Entre quiénes se da el maltrato laboral.
1) El jefe y sus empleados.
2) Personas de un mismo departamento.
3) Jefes de distintos departamentos.
4) Los objetivos de la organización y los objetivos individuales de sus empleados.
5) Los objetivos entre el individuo y su tra bajo.
Maltrato en el trabajo infantil
El trabajo infantil puede considerarse, por lo grave, un maltrato, y no debe ser permitido. Es un flagelo que debe abordadose, pues no solamente los pequeños de ambos sexos sufren maltrato sexual sino que los hacen trabajar para obtener ganancias, por ejemplo en las cosechas o en medio de los montes trabajando en la agroindustria del tabaco y de la cosecha de plantas adictivas como la marihuana y la coca. El trabajo infantil está prohibido ya que es un maltrato a la niñez por los daños provocados a la salud y al desarrollo del niño.
Factores que generan maltrato laboral:
Hay tres características que pertenecen a la dinámica del trabajo en sí mismo.
A) Organización del trabajo.
B) Concepción de tareas.
C) Tipo de dirección.
El maltrato o acoso laboral tiene el objetivo de destruir y desestabilizar la salud mental del trabajador por el hecho y en ocasión del trabajo. Lo hacen a través de conductas como el descrédito, o la “rumorología”.
El maltrato puede ser:
• Descendente: Cuando el acosador tiene un rango superior.
• Ascendente: Cuando el acosador tiene un rango jerárquico inferior.
• Horizontal: Cuando el que realiza el maltrato y el maltratado tienen el mismo rango jerárquico en la organización.
Existe un maltrato social entre las personas que acuden a atenderse a los centros de salud, con agresiones a los médicos y al personal de salud que trabaja. Puede producirse también maltrato entre los propios pacientes, y entre el propio personal del equipo de salud. Esto también se ve en el traslado del paciente en ambulancia o cuando se los va a buscar en el lugar desde donde piden ayuda médica. El problema de la violencia y el estrés está más difundido en los sectores de los servicios que en los sectores primario y secundario, pues en ellos los trabajadores tratan directamente con los clientes y los consumidores, o con el público en general.
Si bien es cierto que este riesgo existe en la mayoría de los entornos laborales, no lo es menos que algunos sectores (por ejemplo, los de la enseñanza, la salud, la hotelería, el espectáculo y el transporte) y colectivos profesionales (como los taxistas, los trabajadores de los servicios de urgencias, el personal de enfermería y los profesores) se hallan particularmente expuestos a ellos. La violencia laboral puede ser física y moral, o psicológica, y otras formas diversas como la de los abusos verbales y las agresiones físicas, incluidos el homicidio, suicidio, intimidación, mobbing o acoso moral, acoso en general, y estrés mental. La violencia en el lugar de trabajo puede ser interna (producirse dentro de la propia empresa, entre cargos directivos, supervisores y trabajadores), o externa (surgir entre trabajadores y terceros, o entre el personal y los clientes, pacientes, estudiantes, proveedores y el público en general).
Maltrato social al equipo de salud
El maltrato social en los ambientes de la salud se analiza poco. Se coloca a los médicos en una situación de altísima vulnerabilidad. Las difíciles condiciones y medio ambiente de trabajo (CyMAT) impregnada de agresiones físicas en las que, a diario, los médicos y el equipo de salud desarrollan su trabajo, deben ser tenidas en cuenta como maltrato laboral. Dentro de un sistema de salud con gran demanda, desfinanciado y atravesado por una crisis estructural crónica de muy bajos salarios o remuneración surge el maltrato vandálico de personas que concurren con pacientes o en algunas ocasiones de los propios pacientes. Junto a la escasez de infraestructura, insumos y equipamiento, contribuye a su vez, a generar el caldo de cultivo de ámbitos laborales cada vez con más violencia física y verbal, signo de un maltrato permanente.
En este contexto, como lo establece la ley de contrato de trabajo 20744 en su art. 217, el trabajo del equipo de salud como la del médico es una tarea penosa, mortificante, riesgosa, determinante de vejez o agotamiento prematuro. El estrés y burnout del equipo de salud tiene un impacto negativo sobre el trabajador de la salud, sobre el paciente, sobre la institución y sobre todo el sistema de salud. Asimismo, influye también de modo directo sobre la higiene y la seguridad del trabajo. El sufrimiento causado por el maltrato en personas que realizan tareas de servicio del equipo de salud, médicos, enfermeras, docentes es denominado síndrome de burnout. Es fundamental identificar los factores que predisponen al estrés y al burnout.
El maltrato en las organizaciones conspira contra la seguridad del trabajo del equipo de salud y de las organizaciones sanitarias. Es importante su identificación para evitar errores y daños, que son fuente de responsabilidad profesional e institucional. Es necesario incluir en la agenda de políticas de salud la discusión y el debate sobre “Prevención laboral del maltrato en las organizaciones”. Tiene por objeto la prevención, la detección precoz y la rehabilitación del síndrome de desgaste laboral crónico en los trabajadores y en el prestigio de la institución de salud, ya sea estatal o privada. Ahora bien, el estrés no siempre es un fenómeno negativo, ya que el trabajar bajo cierta presión, amén de ser algo normal, puede resultar incluso necesario para el buen desempeño de las tareas, pero nunca la violencia. Sin embargo, bien es verdad que cuando el estrés es intenso, continuo o reiterado la persona que lo experimenta no puede tolerarlo.
El estrés laboral puede definirse como una reacción fisiológica y emocional de carácter perjudicial que se produce cuando los requisitos del empleo, el entorno laboral o la organización del trabajo no corresponden a las aptitudes del trabajador, a sus recursos o a sus necesidades.
Maltrato organizacional para el despido
Es una forma de maltrato generalmente en complot de varios jefes de áreas en las empresas para lograr que un trabajador capaz, cumplidor renuncie para ahorro monetario de la institución, evadiendo pagos teniendo así un trabajador en negro. Muchas veces se utilizan descuentos o falta de reconocimiento económico en el sueldo, o ante trabajos encubiertos no registrados. Esta metodología es utilizada por grandes empresas siendo un tipo de maltrato remunerativo y de sueldo que trae consecuencias en la salud del trabajador. Se lo disfraza de una falsa reorganización de la empresa.
La jefatura no responde a los pedidos de los descuentos infundados. Generalmente estos casos se judicializan, pero sin duda influyen en la vida y la salud del trabajador.
Maltrato causado por el uso de drogas en la sociedad y en el trabajo
Los trastornos causados por el uso de drogas son una pesada carga para los individuos, las empresas y las comunidades. El uso continuo de drogas puede causar dependencia y discapacidad además de problemas crónicos de salud. Es una forma de maltrato en sí y además lleva a la violencia social. Las consecuencias sociales del uso perjudicial o dependencia de drogas llegan mucho más allá del usuario y afectan a sus familias, a las empresas y a otras relaciones personales. Los problemas causados por las drogas y la dependencia que producen son prevenibles y tratables aun en hospitales, clínicas, centros médicos donde también el personal del equipo de salud tiene este problema como empleados de las empresas de salud. Es muy importante la prevención laboral de adicciones porque cuando se identifica esta noxa tempranamente, el uso riesgoso de drogas puede ser reducido o restringido. Esto se realiza mediante evaluaciones de la salud e intervenciones breves, antes de que las personas que consumen se vuelvan dependientes. Las drogas ilegales son usadas con más frecuencia en los países de ingresos altos de las Américas, pero las consecuencias de la dependencia de drogas para la salud como enfermedades, discapacidades y defunciones ocurren de manera desproporcionada en los países de ingresos bajos y medios, donde las personas tienen menos acceso a la atención de salud. Todas las formas de maltrato tienen un límite que siempre debe ser puesto. Los límites son parte de la vida y tienen que ser colocados a tiempo para la prevención del maltrato, mediante programas, procedimientos y políticas. Todos necesitamos tener límites. Es como un semáforo que hay que respetar. Hay cosas que se pueden hacer y otras que no. Hay cosas que se pueden hacer y otras no, como no maltratar en ningún área de la vida familiar, social y laboral. Cuando se tienen en claro los límites, las relaciones interpersonales son fluidas y no tóxicas. El límite es un acto terapéutico para evitar el maltrato. El poder aconsejar a los pacientes sobre los límites es muy efectivo para que la persona transite junto al equipo de salud este padecimiento. Para prevenir el maltrato y encarar el tema en la consulta médica puede ser de suma utilidad el encuadre ofrecido por un enfoque de salud pública de cuatro pasos.
En primer lugar, es necesario definir el problema.
En segundo lugar, se deben identificar causas y factores de riegos psicosociales.
En tercer lugar, se deben diseñar y evaluar las intervenciones, políticas, procedimientos y programas de prevención. Por último, en cuarto lugar, incrementar la escala de las intervenciones que resultan efectivas. Si no se atiende el maltrato, no se puede asegurar la salud y bienestar para todos los grupos de edad. Prevenir y responder al maltrato es fundamental para alcanzar esos objetivos.
Conclusión
La prevención del maltrato se realiza a través de la atención primaria de salud, tomando conciencia de la problemática y educando para prevenir el maltrato. La calidad de vida del feto, su madre, el niño, el joven y el adulto mayor son influenciados por el maltrato. Priorizar la prevención del maltrato en todos los ámbitos debe ser una política de estado, para cuidar la salud mental, física y espiritual de las familias y de los trabajadores. Es fundamental detectar a tiempo dicho flagelo. El maltrato debe ser tenido en cuenta por el equipo de salud y en especial por el médico en su consulta diaria. El maltrato es un riesgo psicosocial y espiritual de innegable actualidad. Su prevención contribuirá sin duda al bienestar y a la seguridad del paciente y del equipo de salud. Es necesario fortalecer por este camino la calidad de atención en las instituciones sanitarias que se encuentran en una comunidad que necesita atención médica.
Bibliografia consultada
1. Violencia contra los niños. https://www.who.int/es/newsroom/factsheets/detail/violence-against-children
2. Fernández Gabriel O. Nuevas Fronteras en APS, Capítulo IV Los Recursos Humanos en Atención Primaria de la Salud en el Contexto de la Contención de las Personas. Editorial Académica Española.
3. Vicente Enrique Mazzáfero Salud Pública, Desde la molécula a la cultura. Universidad del Aconcagua. 2021. https://www.paho.org/es/temas/atencion-primaria-salud
4. Vicente Mazzáfero, Pandemia y Salud Pública, Visión Jurídica.
5. Oscar Falcón, Introducción a la Salud Ocupacional erga Omnes Ediciones.
6. Ley 19.587.
7. Ley 24.557.
8. Ley 24.557.
9. Proverbios 10:6 La Bíblia RVC.
10. Decreto 351/79.
11. Organización Internacional del Trabajo (OIT) en 2001. Instituto Nacional de Seguridad e Higiene en el Trabajo, 2009, NTP 854, pp. 1.
12. Organización Mundial de la Salud (OMS) en 2004. OMS, 2004, pp. 12.
13. Mercau Carlos “Maltrato Infantil en Perinatología”. Prensa Médica Argentina, Vol.90, número 1, Pág. 36, 41año 2003.
14. Mercau Carlos “Maltrato Infantil, los derechos del feto” Editorial de la Revista Asociación Médica Argentina volumen 128 pág. 3-4 numero 3 año 2015.
15. Mercau Carlos. Libro “Atención Primaria para Padres del Recién nacido a la Adolescencia”. Editorial Índigo. Año 2000.
16. Mercau Carlos. Libro “Maltrato desde la preconcepción a la adolescencia y en la mujer”. Pág. 103 Editorial Índigo. Año 2002.
17. Mercau Carlos Machado Oscar Libro “Claves en Medicina infantil”. Capítulo 32 Maltrato infantil pág. 631 655 Editorial Cesarini Hermanos. Año 2007.
18. Mercau Carlos. Violencia en el nacimiento PRONEOCiclo 15- Módulo 1 Editorial Médica Panamericana. Año 2011.
19. UNICEF. https://data.unicef.org/topic/child-protection/violence/sexual-violence/#status
20. Sánchez Maroto, Emma Consecuencias del maltrato infantil: una revisión bibliográfica. Universidad de Valladolid. Facultad de Educación y Trabajo Social.
Descargar Contenido
CASO CLÍNICO
Úlcera péptica perforada como causa de peritonitis generalizada. Presentación atípica. A propósito de un caso clínico
Dres. Jorge Andrés Hernández Navas,1 Kelie Emperatriz Higuita Angulo,2 Jaime Andrés Gómez Gonzalez,1 Luis Andrés Dulcey Sarmiento,3 Jaime Alberto Gómez Ayala,3 Juan Sebastián Therán León,1 Yeimi Natalia Delgado,4 Andrés Felipe Resarte1
1 Médicos investigadores. Universidad de Santander, Bucaramanga, Colombia. 2 Servicio de cirugía general. Fundación Cardiovascular, Floridablanca, Colombia. 3 Servicio de medicina interna. Fundación Clínica, Floridablanca, Colombia. 4 Servicio de instrumentación quirúrgica. Universidad de Santander, Bucaramanga, Colombia. Universidad Autónoma de Bucaramanga. Colombia.
Resumen
Se presenta el caso de un paciente de 66 años, sin antecedentes patológicos ni quirúrgicos, que acudió al servicio de urgencias con un cuadro clínico de 15 días de evolución, caracterizado por constipación severa, distensión abdominal progresiva y dolor difuso. A su ingreso se encontraba orientado, afebril y hemodinámicamente estable, con abdomen distendido y doloroso. Los exámenes iniciales mostraron leucopenia, neutrofilia y proteína C reactiva elevada. La radiografía abdominal reveló abundante materia fecal en el marco cólico, sin niveles hidroaéreos ni neumoperitoneo. Se instauró manejo médico inicial con hidratación intravenosa, sonda nasogástrica y enemas. Durante su evolución, presentó vómito en borra de café y desaturación; esto motivó la realización de una tomografía computarizada de abdomen, que mostró neumoperitoneo y líquido libre, compatible con la perforación de víscera hueca. Se realizó una laparotomía exploratoria, donde se halló una úlcera péptica perforada en el bulbo duodenal, con peritonitis purulenta en los cuatro cuadrantes. Se efectuó cierre con un parche de epiplón, lavado peritoneal y colocación de drenajes. Tras el aislamiento de Escherichia coli en el cultivo peritoneal se inició el tratamiento antibiótico con piperacilina/tazobactam en la unidad de cuidados intensivos. El paciente evolucionó favorablemente, con estabilización clínica y descenso progresivo de los marcadores inflamatorios, sin complicaciones posoperatorias. Fue dado de alta tras completar la recuperación quirúrgica e infectológica. Este caso resalta la importancia de un abordaje multidisciplinario y oportuno ante la sospecha de un abdomen agudo con signos de perforación visceral.
Palabras claves. Úlcera péptica, peritonitis, tomografía, abdomen agudo.
Perforated Peptic Ulcer as a Cause of Generalized Peritonitis. Atypical Presentation. Regarding a Clinical Case
Summary
We present the case of a 66-year-old male patient with no pathologic or surgical history, who presented to the emergency department with a 15-day history of severe constipation, progressive abdominal distension, and diffuse abdominal pain. On admission he was oriented, afebrile, and hemodynamically stable, with a distended and tender abdomen. Initial examinations revealed leukopenia, neutrophilia, and elevated C-reactive protein levels. Abdominal radiography showed abundant fecal matter in the colicky setting without air-fluid levels or pneumoperitoneum. Initial medical management was started with intravenous hydration, nasogastric tube and enemas. During the evolution the patient experienced coffee-ground emesis and oxygen desaturation, prompting an CT scan of the abdomen, which revealed pneumoperitoneum and free fluid, indicating perforation of the hollow viscera. An exploratory laparotomy were performed, where a perforated pectic ulcer was found in the duodenal bulb, with purulent peritonitis in the four quadrants. The perforation was closed with an omentum patch, peritoneal lavage was performed, and abdominal drains were placed. After Escherichia coli was isolated in the peritoneal fluid culture, piperacillin/tazobactam antibiotic treatment was initiated in the intensive care unit. The patient showed favorable postoperative evolution, with progressive clinical stabilization and a gradual decline in inflammatory markers. He was discharged after completing antibiotic therapy and surgical recovery. This case highlights the critical importance of a timely and multidisciplinary approach to suspected acute abdomen with signs of visceral perforation.
Keywords. Peptic ulcer, peritonitis, tomography, acute abdomen.
Introducción
La úlcera péptica perforada representa una emergencia quirúrgica de alto riesgo, responsable de aproximadamente el 5% de todas las causas de abdomen agudo que requieren intervención inmediata.1 Aunque la incidencia de enfermedad ácido-péptica ha disminuido con el uso extendido de los inhibidores de la bomba de protones y la erradicación del Helicobacter pylori, complicaciones como la perforación siguen siendo frecuentes, especialmente en adultos mayores, pacientes con comorbilidades o en tratamiento con antiinflamatorios no esteroideos.1,2 Desde una perspectiva quirúrgica, la perforación duodenal se traduce en una disrupción completa de la pared gastrointestinal, permitiendo la libre salida de contenido ácido, bilis y material duodenal hacia la cavidad peritoneal. Esto genera una respuesta inflamatoria masiva, instaurando rápidamente una peritonitis generalizada, sepsis e inestabilidad hemodinámica, que requiere abordaje quirúrgico inmediato.
El diagnóstico clínico puede ser directo en presencia de un abdomen en tabla, pero hasta 30% de los casos pueden presentarse con síntomas inespecíficos o atípicos, como constipación, vómito en borra de café, distensión abdominal.2-4 La radiografía simple de abdomen puede mostrar neumoperitoneo, pero la tomografía computarizada de abdomen con contraste sigue siendo la herramienta más sensible y específica para identificar la perforación y sus complicaciones. El tratamiento quirúrgico estándar incluye laparotomía exploratoria, cierre primario del defecto ulceroso, parche epiploico y lavado peritoneal extenso. El objetivo de este caso clínico es documentar una presentación inusual de úlcera péptica perforada con evolución crítica, subrayando la necesidad de un alto índice de sospecha quirúrgica, el valor diagnóstico de las imágenes y la importancia de un abordaje quirúrgico precoz para el control del foco séptico.5,6
Caso clínico
Se presenta el caso de un paciente de 66 años, sin antecedentes patológicos ni quirúrgicos relevantes, quien consultó al servicio de urgencias por un cuadro clínico de 15 días de evolución, caracterizado por constipación severa, dolor abdominal progresivo y distensión. Según sus familiares, el paciente presentó un episodio de emesis con contenido fecaloide. Fue valorado inicialmente en otro centro, donde se le diagnosticó impactación fecal y se le realizó un enema rectal sin que se resolviera completamente el cuadro clínico; por tal motivo fue remitido a nuestra institución. A su ingreso, se encontraba orientado, afebril, con signos vitales estables, abdomen distendido y doloroso a la palpación profunda, sin signos de irritación peritoneal. Los exámenes de laboratorio iniciales mostraron leucopenia (3.080/mm3), neutrofilia (73.6%) y proteína C reactiva elevada (96 mg/L).
En la radiografía de abdomen, en la proyección anteroposterior, posición supina, se observó una notable distensión de las asas colónicas, especialmente en el colon ascendente y transverso, con presencia de abundante materia fecal en el marco cólico, sugiriendo la presencia de impactación fecal. No se observaron niveles hidroaéreos ni signos radiológicos de neumoperitoneo. Se indicó la colocación de una sonda nasogástrica, la hidratación intravenosa y estudios complementarios de imágenes. Durante la evolución, el paciente presentó un vómito en borra de café con deterioro clínico progresivo, taquicardia (145 lpm), diaforesis y desaturación (SpO2 89%). La tomografía axial computarizada de abdomen con doble contraste evidenció neumoperitoneo y líquido libre, hallazgos compatibles con perforación de víscera hueca. Ante el diagnóstico presuntivo de úlcera péptica perforada, se realizó una laparotomía exploratoria de urgencia.
En el acto quirúrgico se encontró una perforación anterior en el bulbo duodenal, con salida de contenido gastrointestinal y peritonitis purulenta difusa. Se realizó el cierre primario de la úlcera mediante un parche de epiplón (técnica de Graham), lavado peritoneal con más de 6 litros de solución salina y colocación de drenajes en pelvis y región adyacente al cierre. Posteriormente se canalizó la vena subclavia derecha y se transfirió al paciente a la unidad de cuidados intensivos. En la UCI, se tomaron cultivos de líquido peritoneal, los cuales resultaron positivos para Escherichia coli sensible a piperacilina/ tazobactam.
El tratamiento antibiótico dirigido instaurado fue piperacilina/tazobactam 4,5 g IV cada 6 horas. La respuesta clínica fue buena, con disminución de los marcadores inflamatorios y una adecuada evolución hemodinámica. No presentó complicaciones infecciosas ni necesidad de reintervención quirúrgica. Fue dado de alta del servicio quirúrgico tras completar su seguimiento y recuperación sin complicaciones.

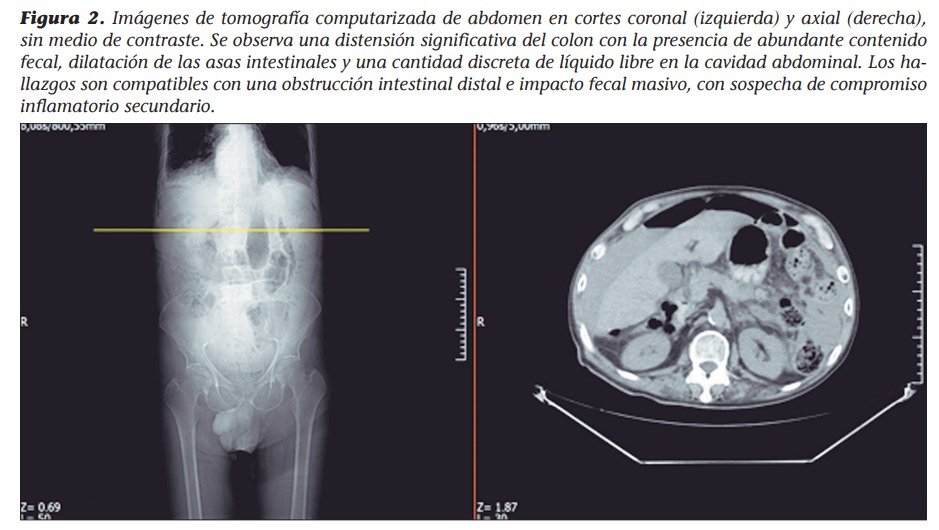

Discusión
La úlcera péptica perforada representa una de las causas más temidas de abdomen agudo quirúrgico, con potencial evolución a peritonitis generalizada, sepsis y falla multiorgánica. En el presente caso, se documenta la progresión clínica desde un cuadro de impactación fecal, inicialmente sin signos evidentes de irritación peritoneal, hacia una condición de franca descompensación hemodinámica, vómito en borra de café y hallazgos tomográficos compatibles con neumoperitoneo y líquido libre, que finalmente motivaron la realización de una laparotomía exploratoria urgente.5 La evolución clínica refuerza la importancia de la vigilancia continua de los pacientes con síntomas abdominales atípicos o persistentes, incluso en ausencia de hallazgos alarmantes iniciales, especialmente en los adultos mayores.6
Desde el punto de vista semiológico, el paciente presentó una constelación de síntomas progresivos, incluyendo distensión abdominal, dolor localizado inicialmente en fosa iliaca derecha, posteriormente generalizado, y signos indirectos de obstrucción intestinal. Aunque inicialmente se sospechó la presencia de impactación fecal, la posterior aparición de vómito hemático y la evidencia de neumoperitoneo en la tomografía sugirieron una complicación intraabdominal mayor, en este caso, perforación de víscera hueca. La sospecha clínica se vio reforzada por los parámetros paraclínicos indicativos de respuesta inflamatoria sistémica, como proteína C reactiva elevada y leucopenia con desviación a la izquierda, compatibles con sepsis temprana.
La tomografía axial computarizada abdominal con contraste se posiciona como la herramienta diagnóstica de elección en este tipo de escenarios, ya que permite identificar la presencia de aire libre, líquido intraperitoneal y el sitio probable de la perforación. No obstante, en pacientes con disfunción renal o descompensación hemodinámica, su realización puede retrasarse o requerir protocolos modificados.
En nuestro caso, se logró documentar el diagnóstico mediante TAC con contraste dual, evidenciando hallazgos típicos de perforación intestinal, lo que facilitó la toma de decisiones quirúrgicas.5-8 La técnica quirúrgica empleada fue una laparotomía exploratoria con lavado peritoneal abundante, sutura directa de la úlcera perforada y parche de epiplón (técnica de Graham), procedimiento ampliamente validado para este tipo de lesiones duodenales. Esta estrategia quirúrgica busca controlar la fuente de contaminación, reducir la carga bacteriana y prevenir el desarrollo de sepsis persistente.8,9 La colocación de drenajes en cavidades específicas, como el fondo de saco pélvico y junto al sitio de sutura, permite el control de posibles filtraciones y monitorización postoperatoria.
La realización de esta técnica requiere experticia en la disección del epiplón y en el manejo de tejidos friables que suelen encontrarse en estos contextos inflamatorios avanzados.10, 11 El manejo postoperatorio en la unidad de cuidados intensivos es fundamental. En este caso, se indicó soporte hemodinámico, antibióticos de amplio espectro y vigilancia estricta de los signos de disfunción orgánica. La evolución favorable del paciente, tras una intervención quirúrgica oportuna y un abordaje multidisciplinario integral, pone en evidencia la importancia del juicio clínico, la interpretación adecuada de imágenes y el rol central de la cirugía en los pacientes con sospecha de perforación gastrointestinal.
Conclusión
La úlcera péptica perforada continúa siendo una causa crítica de abdomen agudo, cuya presentación clínica puede ser insidiosa y fácilmente confundida con patologías menos severas, como la impactación fecal. Este caso resalta la importancia del juicio clínico, la reevaluación continua y el uso oportuno de estudios imagenológicos avanzados como la tomografía computarizada para confirmar el diagnóstico. La intervención quirúrgica temprana mediante laparotomía exploratoria, sutura de la úlcera y parche de epiplón, acompañada de un manejo multidisciplinario intensivo en el posoperatorio, fue determinante para la recuperación del paciente. Este escenario subraya la necesidad de un abordaje integral y dinámico ante el deterioro clínico progresivo en pacientes con dolor abdominal.
Conflictos de interés.
Los autores declaran que no existe conflicto de interés.
Financiación. Nula.
Disponibilidad. Los datos de investigación no se encuentran disponibles.
Bibliografía
1. Chung KT, Shelat VG. Perforated peptic ulcer - an update. http://www.wjgnet.com/ [Internet]. 2017 [cited 2025 Apr 8];9(1):1-12. Available from: https://www.wjgnet.com/1948-9366/full/v9/i1/1.htm?utm_source=chatgpt.com
2. Ramírez-Ramírez MM, Villanueva-Saenz E. Síndrome de Valentino. Úlcera péptica perforada con presentación clínica inusual. Rev Gastroenterol Mex [Internet]. 2016 Oct 1 [cited 2025 Apr 8];81(4):225-6. Available from: https://www.sciencedirect.com/science/article/pii/S037509061-6300271
3. Miguel C, Giler M, Carla, Simon EB, Lizzette J, Carrión V, et al. Manejo quirúrgico de la peritonitis: Desafíos y avances en la práctica moderna. RECIAMUC [Internet]. 2024 Sep 23 [cited 2025 Apr 8];8(2):781-7. Available from: https://reciamuc.com/index.php/RECIAMUC/article/view/1441
4. Miller JM, Binnicker MJ, Campbell S, Carroll KC, Chapin KC, Gilligan PH, et al. A Guide to Utilization of the Microbiology Laboratory for Diagnosis of Infectious Diseases: 2018 Update by the Infectious Diseases Society of America and the American Society for Microbiology. Clin Infect Dis [Internet]. 2018 Aug 31 [cited 2025 Apr 8];67(6):e1–94. Available from: https://pubmed.ncbi.nlm.nih.gov/29955859/
5. Tocu G, Tutunaru D, Mihailov R, Serban C, Dimofte F, Niculet E, et al. Particularities of diagnosis in an elderly patient with neglected peritonitis: a case report. J Int Med Res [Internet]. 2022 Aug 1 [cited 2025 Apr 8];50(8). Available from:
6. Wang SY, Cheng CT, Liao CH, Fu CY, Wong YC, Chen HW, et al. The relationship between computed tomography findings and the locations of perforated peptic ulcers: it may provide better information for gastrointestinal surgeons. Am J Surg [Internet]. 2016 Oct 1 [cited 2025 Apr 8];212(4):755-61. Available from: https://pubmed.ncbi.nlm.nih.gov/26318914/
7. Thorsen K, Glomsaker TB, von Meer A, Søreide K, Søreide JA. Trends in diagnosis and surgical management of patients with perforated peptic ulcer. J Gastrointest Surg [Internet]. 2011 Aug [cited 2025 Apr 8];15(8):1329-35. Available from: https://pubmed.ncbi.nlm.nih.gov/21567292/
8. Muller MK, Wrann S, Widmer J, Klasen J, Weber M, Hahnloser D. Perforated Peptic Ulcer Repair: Factors Predicting Conversion in Laparoscopy and Postoperative Septic Complications. World J Surg [Internet]. 2016 Sep 1 [cited 2025 Apr 8];40(9):2186–93. Available from: https://pubmed.ncbi.nlm.nih.gov/27119515/
9. Yamamoto R, Hirakawa S, Tachimori H, Matsuoka T, Kikuchi H, Hasegawa H, et al. Simple severity scale for perforated peptic ulcer with generalized peritonitis: a derivation and internal validation study. Int J Surg [Internet]. 2024 Nov 8 [cited 2025 Apr 8];110(11). Available from: https://pubmed.ncbi.nlm.nih.gov/39116449/
10. Ugochukwu AI, Amu OC, Nzegwu MA, Dilibe UC. Acute perforated peptic ulcer: on clinical experience in an urban tertiary hospital in south east Nigeria. Int J Surg [Internet]. 2013 [cited 2025 Apr 8];11(3):223–7. Available from: https://pubmed.ncbi.nlm.nih.gov/23403213/
11. Coccolini F, Sartelli M, Sawyer R, Rasa K, Viaggi B, Abu-Zidan F, et al. Source control in emergency general surgery: WSES, GAIS, SIS-E, SIS-A guidelines. World J Emerg Surg [Internet]. 2023 Dec 1 [cited 2025 Apr 8];18(1). Available from: https://pubmed.ncbi.nlm.nih.gov/37480129/ https://pubmed.ncbi.nlm.nih.gov/36003024/
Descargar Contenido
ACTUALIZACIÓN MÉDICA
Importancia de las cardiopatías hereditarias: ¿cuándo sospecharlas, cómo diagnosticarlas y cómo tratarlas?
Dra. Analía Paolucci, Dr. Justo Carbajales
Área de Cardiopatías Hereditarias. División Cardiología Hospital J. M. Ramos Mejía. Ciudad Autónoma de Buenos Aires, Argentina
Resumen
Las cardiopatías hereditarias incluyen un grupo de diversas patologías que comparten la característica de tener una asociación familiar y la probabilidad de generar muerte súbita cardiaca. La sospecha de estas patologías resulta fundamental para un correcto y oportuno diagnóstico, con el fin de prevenir consecuencias adversas mediante un tratamiento específico. En la presente revisión compartimos una breve guía para transitar el camino desde la sospecha clínica hasta su correcto tratamiento, que a su vez nos permite realizar un completo screening familiar.
Palabras claves. Cardiopatías, muerte súbita cardiaca, familiares.
The Importance of Hereditary Heart Diseases: When should they be suspected, how are they diagnosed, and how are they treated?
Summary
Hereditary heart diseases include a group of diverse pathologies that share the characteristic of having a familial association and the potential to cause sudden cardiac death. Suspecting these conditions is essential for a correct and timely diagnosis, in order to prevent these adverse consequences through specific treatment. In this review, we share a brief guide to navigate the path from clinical suspicion to appropriate treatment, which in turn allows us to perform a comprehensive family screening.
Keywords. Heart disease, sudden cardiac death, family members.
¿Que son las cardiopatías hereditarias? Las cardiopatías hereditarias son afecciones cardiacas, con o sin daño estructural aparente. Se caracterizan por producirse en presencia de alteraciones genéticas, con lo cual son de origen hereditario. Predisponen a la aparición de arritmias, insuficiencia cardiaca, embolias, entre otras manifestaciones, que pueden devenir en muerte súbita. Si bien presentan un origen genético, las cardiopatías hereditarias pueden manifestarse tanto desde la infancia como desde la edad adulta. La presentación familiar es un denominador común, sin embargo, puede haber casos de aparición esporádica.
¿Cuáles son las cardiopatías hereditarias?
Las cardiopatías hereditarias engloban una serie de patologías cuya forma de presentación es variada, pero comparten la característica de ser transmitidas genéticamente, bajo diferentes formas.
Incluyen:
• Miocardiopatía Hipertrófica.
• Canalopatías (Síndrome de Qt corto y largo, Síndrome de Brugada, Taquicardia Ventricular Catecolaminérgica).
• Miocardiopatía dilatada familiar.
• Miocardio no compactado.
• Algunas formas de Amiloidosis Cardiaca.
• Aortopatías hereditarias.
• Fibrilación auricular genética o hereditaria.
A su vez, algunas patologías neurológicas de origen genético pueden presentar afección cardiaca concomitante; resulta de vital importancia conocerlas para un diagnóstico y tratamiento en tiempo:
• Enfermedad de Steinert, Enfermedad de Duchenne, Enfermedad de Becker, etc.
¿Cuándo sospecharlas?
Si bien comparten la característica de ser hereditarias, es decir, se transmiten en la familia, su expresión fenotípica es variada. Se describen algunas características de cada una de ellas, para conocer cuando sospecharlas.
- Miocardiopatía Hipertrófica (MCH): es la miocardiopatía hereditaria más frecuente, con una expresión genética y fenotípica variada. Afecta a ambos sexos, con una prevalencia que varía entre 1:200 y 1:500. Esta miocardiopatía es la causa más común de muerte súbita en los jóvenes y puede presentar síntomas invalidantes que limitan el estilo de vida. Es causada mayormente por mutaciones de genes que codifican las proteínas sarcoméricas de los cardiomiocitos, favoreciendo el engrosamiento asimétrico de las paredes del corazón. En algunos casos este engrosamiento produce una obstrucción al tracto de salida del ventrículo izquierdo, empeorando su clínica y pronostico. Predispone a presentar disnea, ángor, insuficiencia cardiaca, arritmias y muerte súbita. Si bien su diagnóstico es clínico / imagenológico la evaluación de la genética del caso índice permite aportar información que resulta de vital importancia en el screening familiar y para la diferenciación de fenocopias que presentan un potencial de reversibilidad con el tratamiento adecuado.
¿Cuándo sospecharla?
• Presencia de cambios electrocardiográficos sugestivos: Sobrecarga ventricular izquierda, agrandamiento ventricular izquierdo, ondas q patológicas, cambios en la repolarización (ondas t negativas prominentes), etc.
• Hipertrofia ventricular mayormente asimétrica por métodos de imagen (ecocardiograma Doppler, resonancia magnética) sin causas que puedan justificarlas (estenosis aórtica, hipertensión arterial, etc.).
• Antecedentes familiares de primer grado con diagnóstico de miocardiopatía hipertrófica.1, 2
- Canalopatías: Síndrome de Qt corto y largo, síndrome de Brugada, taquicardia ventricular catecolaminérgica: son enfermedades que resultan de una alteración en los canales iónicos de las células cardíacas, los cuales son responsables de la actividad eléctrica del corazón. Estas anomalías pueden causar alteraciones en el ritmo cardíaco, como bradiarritmias o taquiarritmias y, en algunos casos, pueden provocar muerte súbita cardíaca.2-4
- Síndrome de QT largo (SQTL): se caracteriza por un intervalo QT prolongado en el electrocardiograma, lo que aumenta el riesgo de taquicardia ventricular polimórfica (Torsade de Pointes).
¿Cuándo sospecharla?
• Presencia de cambios electrocardiográficos: Qt corregido por la fórmula de Bazzet prolongado en ECG / Holter/ ergometría (más de 450 mseg en hombres y 460 mseg en mujeres).
• Los Criterios de Swartz con un puntaje del 1 al 9 aproximan al diagnóstico: incluyen torsión de punta, síncope, antecedentes familiares de muerte súbita, alternancia de la onda T, muescas en la onda t, sordera, antecedentes de familiares con Qt prolongado diagnosticado.3
- Síndrome de Brugada (SB): se caracteriza por alteraciones en el electrocardiograma que pueden provocar arritmias ventriculares y muerte súbita.
¿Cuándo sospecharla?
• Presencia en ECG de cambios típicos con patente electrocardiográfica de Síndrome de Brugada. El tipo I consiste en una elevación del segmento ST de tipo cóncavo mayor de 2 mm seguida de una onda T negativa descendente en al menos dos derivaciones precordiales derechas (V1 a V3); el tipo II presenta patrones en forma de silla de montar con un alto aumento inicial seguido de una elevación del ST mayor de 2 mm. • Antecedentes familiares de diagnóstico de Síndrome de Brugada.
- Taquicardia ventricular polimórfica catecolaminérgica (TVPC): es una taquicardia ventricular que puede ser desencadenada por la actividad física o el estrés.
¿Cuándo sospecharla?
• Sospechar ante episodios de taquicardia ventricular bidireccional o polimórfica inducida por el ejercicio, ergometría o emociones, en presencia de un corazón estructuralmente normal y un ECG en reposo normal.
• Familiares con dichos antecedentes o con diagnóstico de TVPC.3-4
- Miocardiopatía dilatada familiar (MCD): disfunción sistólica ventricular que predispone a la insuficiencia cardiaca. Es una enfermedad hereditaria del corazón que afecta a varios miembros de una familia generada por diversas mutaciones genéticas.
¿Cuándo sospecharla?
• En pacientes con diagnóstico de miocardiopatía dilatada, con la particularidad de tener familiares con el mismo diagnóstico, sin otra causa aparente que pueda generarla.5
- Miocardio no compactado (MCNC): es una entidad heterogénea que se caracteriza por hipertrabeculación, con nichos intertrabeculares profundos y una fina capa de miocardio compactado. Descripto por primera vez hace más de 30 años, el MCNC sigue siendo un trastorno aun poco definido, sin embargo, es considerado una miocardiopatía genética hereditaria. Predispone a la insuficiencia cardiaca, arritmias, embolias y a la muerte súbita.
¿Cuándo sospecharla?
Presencia de imágenes cardíacas características y síntomas o signos clínicos relevantes. Se caracteriza por una anomalía en la pared del ventrículo, específicamente una hipertrabeculación que le da una apariencia esponjosa. Existen criterios ecocardiográficos y por resonancia magnética específicos para el diagnóstico de esta patología. El ECG de 12 derivaciones no presenta alteraciones.6
- Amiloidosis cardiaca: la amiloidosis es una enfermedad de depósito, consecuencia del acúmulo extracelular de fibras que proceden de proteínas con una estructura inestable que se pliegan, agregan y terminan depositándose. Secundariamente a ese depósito, se produce una alteración estructural que conlleva la disfunción de distintos órganos y sistemas, entre ellos el corazón. Existen formas de amiloidosis secundarias a trastornos genéticos. Su reconocimiento precoz permite su correcto tratamiento.
¿Cuándo sospecharla?
• Puede simular clínicamente otras enfermedades cardiovasculares; reconocer las banderas rojas o “red flags” continúa siendo el principal desafío clínico.
• Debe sospecharse cuando el paciente presenta síntomas y signos de IC con una inexplicable HVI (> 12 mm) y 1 o más manifestaciones clínicas o red flags.7
- Fibrilación auricular genética o hereditaria: es la arritmia cardiaca más frecuente en la edad adulta. Su asociación con los accidentes cerebrovasculares genera una importancia radical para un diagnóstico oportuno e inicio del tratamiento. Es considerada genética o hereditaria cuando presenta una asociación familiar, con la posibilidad de realizar estudios genéticos que lo fundamenten.
¿Cuándo sospecharla?
• Cuando existe una prevalencia familiar en la presencia de la arritmia.8
- Aortopatías hereditarias: son un grupo de enfermedades genéticas que predisponen a la dilatación de la aorta, formación de aneurismas y disección aórtica. Estas patologías suelen estar asociadas a mutaciones en genes que codifican proteínas estructurales de la pared vascular. Marfan, el síndrome de LoeysDietz y el síndrome de Ehlers-Danlos vascular son síndromes que presentan características clínicas adicionales además de la afectación aórtica.
¿Cuándo sospecharla?
• Si hay antecedentes familiares de aneurismas aórticos, disecciones aórticas, o muerte súbita no explicada, especialmente si estos ocurren en familiares de primer grado. También se debe considerar cuando existen características físicas asociadas a síndromes genéticos como el síndrome de Marfan.9
- Enfermedad de Steinert, Enfermedad de Duchenne, Enfermedad de Becker, y otras neuropatías hereditarias con afección cardiaca: algunas patologías neurológicas afectan el sistema de conducción y función ventricular de manera asociada.
¿Cuándo sospecharlas?
Las enfermedades neuromusculares deben ser evaluadas periódicamente, debido a su alta prevalencia de manifestaciones cardiovasculares. Una correcta evaluación permite prevenir y tratar a tiempo las posibles manifestaciones cardiovasculares.10
¿Cuándo consultar al cardiólogo especializado en cardiopatías familiares?
Si bien todas las cardiopatías descriptas tienen una expresión fenotípica disímil, en líneas generales, deben consultar al cardiólogo especializado en cardiopatías hereditarias cuando el paciente:
• Presenta un familiar de primer grado (padre, hermano, hijo) con canalopatía hereditaria diagnosticada.
• Tiene antecedentes de muerte súbita en familiares menores de 40 años.
• Posee la sospecha clínica de alguna de las cardiopatías hereditarias.
• Presenta síncope sin causa explicada, luego de su evaluación cardiológica y neurológica global.
• Muestra arritmias significativas en los estudios complementarios.
¿Cómo se diagnostican?
Para el diagnóstico de las cardiopatías hereditarias se requiere un equipo multidisciplinario, que inicie la evaluación enfocada en cada una de las patologías sospechadas. Para ello se requiere:
• Historial médico personal.
• Historial médico y familiar exhaustivo.
• El médico hará preguntas sobre los antecedentes clínicos personales y familiares de primer grado (hijos, padres y hermanos) con el fin de confeccionar el genograma.
• El electrocardiograma (ECG) es la prueba más común utilizada para diagnosticar estos trastornos.
Luego de la evaluación inicial, se requiere la realización de estudios complementarios:
1. Monitoreo ECG dinámico de 24 horas (Holter).
2. Prueba ergométrica graduada.
3. ECG de alta resolución y señal promediada. 3. Ecodoppler cardíaco.
4. Resonancia magnética cardíaca.
5. Estudios genéticos.
Cada patología se evalúa de manera particular, y cada estudio complementario toma un valor específico para el diagnóstico. Como ejemplo, el electrocardiograma de 12 derivaciones para la medición de QT es fundamental para su diagnóstico, así como los estudios por imágenes (ecocardiograma Doppler color y resonancia magnética cardiaca) lo son para la miocardiopatía hipertrófica. A su vez el estudio genético, presenta diferente valor para cada una de las patologías, tanto para su diagnóstico, pronóstico y posibilidad terapéutica guiada.
¿Cómo se siguen y tratan las cardiopatías hereditarias?
Un diagnostico precoz en este grupo de patologías, implica la potencial reversibilidad en algunas de ellas, así como la posibilidad de prevenir la muerte súbita con un tratamiento específico. A su vez, en algunos pacientes el diagnóstico genético, a partir del screening familiar, aun sin presentar expresión fenotípica de la patología, permite el inicio del tratamiento específico.
Puede enviar su consulta a: [email protected]
Bibliografía
1. Maron BJ, Gardin JM, Flack JM, Gidding SS, et al. Prevalence of hypertrophic cardiomyopathy in a general population of young adults. Circulation. 1995;92(4):785- 789. DOI:10.1161/01.CIR.92.4.785
2. Elena Arbelo, Alexandros Protonotarios, Juan R. Gimeno, et al. Guía ESC 2023 sobre el manejo de las miocardiopatías. REV Española cardiología. 2023. https://doi.org/10.1093/eurheartj/ehad194
3. Priori SG, Wilde AA, Horie M, et al. HRS/EHRA/APHRS Expert consensus statement on the diagnosis and management of patients with inherited primary arrhythmia syndromes. Heart Rhythm. 2013;10(12):1932- 1963. DOI:10.1016/j.hrthm.2013.05.014
4. Katja Zeppenfeld, Jacob TfeltHansen, Marta de Riva, et al. Guía ESC 2022 sobre el tratamiento de pacientes con arritmias ventriculares y la prevención de la muerte cardiaca súbita. 2020. Rev española de cardiología. https://doi.org/10.1093/eurheartj/ehac262
5. McKenna WJ, Judge DP. Epidemiology of the inherited cardiomyopathies. Nat Rev Cardiol. 2021;18(1):22-36. DOI:10.1038/s41569-020-0428-2
6. Towbin JA, Lorts A, Jefferies JL. Left ventricular noncompaction cardiomyopathy. Lancet. 2015;386(9995):813- 825. DOI:10.1016/S0140-6736(14)61282-4
7. Grogan M, Scott CG, Kyle RA, et al. Natural history of wild-type transthyretin cardiac amyloidosis and risk stratification using a novel staging system. J Am Coll Cardiol. 2016;68(10):1014-1020. DOI:10.1016/j.jacc.2016.06.033
8. Lubitz SA, Yin X, Fontes JD, et al. Association between familial atrial fibrillation and risk of new-onset atrial fibrillation. JAMA. 2010;304(20):2263-2269. DOI:10.1001/jama.2010.1690
9. Loeys BL, Dietz HC, Braverman AC, et al. The revised Ghent nosology for the Marfan syndrome. J Med Genet. 2010;47(7):476-485. DOI:10.1136/jmg.2009.072785
10. Nigro G, Comi LI, Politano L, Bain RJ. The incidence and evolution of cardiomyopathy in Duchenne muscular dystrophy. Int J Cardiol. 1990;26(3):271-277. DOI:10.1016/0167-5273(90)90082-g